I. Wprowadzenie
A. Co to jest cukrzyca typu 2?
- Cukrzyca typu 2 jest chorobą metaboliczną, w której organizm nieprawidłowo wykorzystuje insulinę lub produkuję jej zbyt mało.
- Insulina jest hormonem potrzebnym do regulacji poziomu cukru we krwi.
- W przypadku cukrzycy typu 2, komórki organizmu stają się oporne na insulinę lub trzustka nie produkuje wystarczającej ilości insuliny, co prowadzi do podwyższonego poziomu cukru we krwi.

B. Znaczenie zrozumienia cukrzycy typu 2
Zrozumienie cukrzycy typu 2 jest kluczowe dla zapobiegania, diagnozowania i skutecznego zarządzania tą chorobą. Osoby dotknięte cukrzycą typu 2 powinny mieć świadomość konieczności monitorowania poziomu cukru we krwi, stosowania planu diety, regularnej aktywności fizycznej oraz regularnych wizyt u lekarza. Ponadto, zrozumienie cukrzycy typu 2 jest istotne dla świadomości społecznej i dla zapewnienia wsparcia społecznego osobom z tą chorobą.
II. Podstawy cukrzycy typu 2
A. Mechanizm działania cukrzycy typu 2
- W cukrzycy typu 2, komórki organizmu stają się oporne na insulinę, co oznacza, że nie reagują odpowiednio na ten hormon. Insulina jest potrzebna do przenoszenia glukozy (cukru) z
- krwi do komórek, gdzie jest wykorzystywana jako energia.
- Kiedy komórki stają się oporne na insulinę, glukoza pozostaje we krwi, co prowadzi do podwyższonego poziomu cukru we krwi, zwanej hiperglikemią.
- Trzustka, która jest odpowiedzialna za produkcję insuliny, stara się kompensować tę oporność produkcją większych ilości insuliny.
- Jednak w przypadku cukrzycy typu 2, trzustka z czasem może przestać produkować wystarczającą ilość insuliny, co prowadzi do jeszcze większego wzrostu poziomu cukru we krwi.
B. Jak różni się od cukrzycy typu 1?
Cukrzyca typu 2 różni się od cukrzycy typu 1 głównie pod względem przyczyny i mechanizmu działania. W przypadku cukrzycy typu 1, układ odpornościowy atakuje i niszczy komórki trzustki produkujące insulinę, co prowadzi do braku lub niedoboru insuliny. Natomiast cukrzyca typu 2 jest związana z opornością na insulinę i z czasem może prowadzić do niedoboru insuliny.
Cukrzyca typu 2 jest również częściej związana z czynnikami ryzyka, takimi jak otyłość, brak aktywności fizycznej, niezdrowe nawyki żywieniowe i historia rodziny z cukrzycą typu 2. Zaczątki cukrzycy typu 2 mogą być kontrolowane poprzez zmianę stylu życia, takie jak dieta i ćwiczenia fizyczne, ale w niektórych przypadkach może być konieczne przyjmowanie leków lub insuliny.
III. Przyczyny cukrzycy typu 2
A. Czynniki genetyczne
Istnieje skłonność do cukrzycy typu 2 w rodzinach, co sugeruje rolę czynników genetycznych w jej wystąpieniu. Osoby, których bliscy krewni mają cukrzycę typu 2, są bardziej narażone na rozwinięcie tej choroby. Jednak samo dziedziczenie genów nie gwarantuje zachorowania, często konieczne są również czynniki środowiskowe i styl życia.
B. Styl życia i odżywianie
Niezdrowy styl życia, związany z złymi nawykami żywieniowymi, spożywaniem nadmiaru cukrów i tłuszczów, a także spożywaniem produktów przetworzonych może prowadzić do cukrzycy typu 2. Spożycie dużej ilości kalorii, brak warzyw i owoców w diecie oraz nadmiar soli również mogą zwiększać ryzyko zachorowania.
C. Otyłość i nadwaga

Otyłość jest istotnym czynnikiem ryzyka cukrzycy typu 2. Nadmiar tkanki tłuszczowej, zwłaszcza w okolicach brzucha, jest związana z opornością na insulinę, co może prowadzić do rozwoju cukrzycy typu 2. Otyłość tłuszczowa, a zwłaszcza wewnętrzna otyłość brzuszna, jest silnie związana z podwyższonym poziomem cukru we krwi.
D. Brak aktywności fizycznej
Regularna aktywność fizyczna jest kluczowa dla zapobiegania cukrzycy typu 2. Brak regularnego ćwiczenia nie tylko sprzyja nadwadze i otyłości, ale także wpływa negatywnie na zdolność organizmu do regulowania poziomu cukru we krwi poprzez zwiększenie oporności na insulinę.
E. Stres i jego wpływ na cukrzycę
Utrzymujący się stres może mieć wpływ na rozwój cukrzycy typu 2 poprzez zwiększone wydzielanie hormonów stresu, takich jak kortyzol. Stres może prowadzić do zaburzeń metabolicznych, w tym oporności na insulinę, co może zwiększać ryzyko zachorowania na cukrzycę typu 2. Ważne jest zarządzanie stresem poprzez techniki relaksacyjne, aktywność fizyczną i wsparcie społeczne.
IV. Objawy cukrzycy typu 2
A. Wczesne objawy
- Nadmierne pragnienie (polidypsja): Osoby z cukrzycą typu 2 mogą odczuwać silne pragnienie i pić dużo wody.
- Nadmierne oddawanie moczu (poliuria): Wzrost poziomu cukru we krwi powoduje, że nerki wypłukują nadmiar glukozy do moczu, co prowadzi do częstszego oddawania moczu.
- Zmęczenie i osłabienie: Nieregulacja poziomu cukru we krwi może prowadzić do zmęczenia i osłabienia organizmu.
- Niewyjaśnione spadek masy ciała: U niektórych osób może wystąpić nagły niezamierzony spadek masy ciała pomimo normalnego spożycia pokarmu.
B. Późne objawy
- Problemy ze wzrokiem: Cukrzyca typu 2 może prowadzić do zaburzeń widzenia, takich jak rozmazane widzenie, problemy z ostrością widzenia lub wrażliwość na światło.
- Problemy z gojeniem się ran: Wysoki poziom cukru we krwi utrudnia proces gojenia się ran i zwiększa podatność na infekcje.
- Zmiany w naczyniach krwionośnych: Cukrzyca typu 2 może prowadzić do uszkodzenia naczyń krwionośnych, co z kolei zwiększa ryzyko wystąpienia problemów sercowo-naczyniowych.
C. Powikłania nieleczonej cukrzycy
- Choroby serca: Cukrzyca typu 2 zwiększa ryzyko chorób sercowo-naczyniowych, takich jak zawał serca i udar mózgu.
- Uszkodzenie nerek: Wysoki poziom cukru we krwi może prowadzić do uszkodzenia nerek, co może wymagać dializy lub przeszczepu nerek.
- Problemy neurologiczne: Cukrzyca typu 2 może prowadzić do neuropatii, czyli uszkodzenia nerwów, co objawia się mrowieniem, bólem, osłabieniem mięśni i zaburzeniami czucia.
- Problemy z układem krążenia: Wysoki poziom cukru we krwi może prowadzić do zaburzeń krążenia, co z kolei zwiększa ryzyko owrzodzeń i amputacji kończyn dolnych.
- Problemy wzrokowe: Cukrzyca typu 2 może prowadzić do retinopatii, czyli uszkodzenia siatkówki oka, co może prowadzić do trwałego pogorszenia wzroku lub ślepoty.
Ważne jest, aby znać te objawy i powikłania cukrzycy typu 2 oraz regularnie monitorować poziom cukru we krwi, aby możliwie szybko zidentyfikować i podjąć odpowiednie kroki w leczeniu i zarządzaniu tą chorobą.
V. Diagnoza cukrzycy typu 2
A. Badania krwi i diagnostyka laboratoryjna
- Pomiar poziomu glukozy we krwi na czczo (FPG): Polega na pobraniu próbki krwi po co najmniej 8 godzinach od ostatniego posiłku. Jeśli poziom glukozy jest równy lub wyższy niż 126 mg/dl (7 mmol/l), to sugeruje obecność cukrzycy typu 2.
- Test tolerancji glukozy doustnej (OGTT): Pacjent pije roztwór glukozy, a po dwóch godzinach pobiera się próbkę krwi. Jeśli poziom glukozy wynosi 200 mg/dl (11,1 mmol/l) lub wyższy, to wskazuje na cukrzycę typu 2.
- Hemoglobina glikowana (HbA1c): Ten test mierzy poziom cukru we krwi przez ostatnie 2-3 miesiące. Jeśli wynik jest równy lub większy niż 6,5%, to sugeruje obecność cukrzycy typu 2.
B. Kryteria diagnostyczne
- Obecność objawów klasycznych cukrzycy (nadmierny pragnienie, nadmierny apetyt, częste oddawanie moczu) i jednocześnie stwierdzenie wyniku dodatniego na jednym z badań laboratoryjnych.
- Obecność objawów klasycznych cukrzycy i przynajmniej dwukrotnie powtórzony wynik nieprawidłowy na pomiarze poziomu glukozy we krwi na czczo.
- Obecność wyniku dodatniego na badanie tolerancji glukozy doustnej.
- Obecność wyniku dodatniego na pomiar hemoglobiny glikowanej.
C. Rola lekarza rodzinnego i specjalistów
- Lekarz rodziny (POZ): Lekarz rodzinny odgrywa kluczową rolę w rozpoznawaniu i zarządzaniu cukrzycą typu 2. Odpowiada za przeprowadzenie wywiadu, badanie fizykalne, monitorowanie poziomu glukozy we krwi i wdrażanie odpowiedniego leczenia.
- Diabetolog: Jest to specjalista zajmujący się leczeniem i zarządzaniem cukrzycą. Pacjenci z cukrzycą typu 2 mogą być kierowani do diabetologa, gdy wymagają bardziej skomplikowanego leczenia lub mają trudności w kontrolowaniu poziomu glukozy we krwi.
- Dietetyk: Dietetyk pomaga pacjentom w opracowaniu i utrzymaniu zdrowej diety, która jest ważna w zarządzaniu cukrzycą typu 2.
- Endokrynolog: Endokrynolog może być zaangażowany w leczenie cukrzycy typu 2 w przypadku powikłań lub gdy inni specjaliści potrzebują dodatkowych konsultacji.
Współpraca między lekarzami rodzinnymi, specjalistami i pacjentem jest kluczowa dla skutecznego zarządzania cukrzycą typu 2 i minimalizowania powikłań. Regularne monitorowanie poziomu glukozy we krwi, prowadzenie zdrowego stylu życia i stosowanie odpowiedniego leczenia są niezbędne dla kontroli tej choroby.
VI. Zmiany stylu życia
A. Dieta i zdrowe odżywianie
- Kontrola spożycia węglowodanów: Osoby z cukrzycą typu 2 powinny monitorować spożycie węglowodanów, aby uniknąć gwałtownych skoków poziomu glukozy we krwi. Zaleca się wybieranie węglowodanów złożonych, takich jak pełnoziarniste produkty zbożowe, warzywa i owoce, a unikanie prostych, takich jak słodycze i produkty wysoko przetworzone.
- Właściwe tłuszcze: Zaleca się ograniczenie spożycia nasyconych i trans tłuszczów, a zamiast tego wybieranie zdrowych tłuszczów, takich jak te zawarte w awokado, orzechach, nasionach i oliwie z oliwek.
- Regularne posiłki: Ważne jest spożywanie regularnych posiłków, aby kontrolować poziom glukozy we krwi i uniknąć nagłego spadku poziomu cukru.
- Monitorowanie spożycia cukru: Ograniczenie spożycia cukru jest kluczowe dla kontroli cukrzycy typu 2. Zaleca się unikanie słodzonych napojów i przetworzonej żywności zawierającej dodany cukier.
B. Rola aktywności fizycznej
- Korzyści dla kontroli cukrzycy: Regularna aktywność fizyczna pomaga w kontrolowaniu poziomu glukozy we krwi poprzez zwiększenie wrażliwości na insulinę. Pomaga również w utrzymaniu prawidłowej wagi ciała, obniżeniu ciśnienia krwi i poprawie ogólnego zdrowia.
- Zalecany poziom aktywności: Osoby z cukrzycą typu 2 powinny starać się wykonywać co najmniej 150 minut umiarkowanej aktywności fizycznej tygodniowo, takiej jak szybki spacer, jazda na rowerze lub pływanie, lub 75 minut intensywnej aktywności, takiej jak bieganie, taniec lub aerobik.
- Wartościowe różnorodność aktywności: Ważne jest znalezienie aktywności fizycznej, która sprawia radość i będzie kontynuowana. Może to być również trening siłowy, joga lub inna forma aktywności, która angażuje całe ciało i poprawia kondycję fizyczną.

Zmiany stylu życia, takie jak dieta oparta na zdrowym odżywianiu i regularna aktywność fizyczna, są kluczowe dla skutecznego zarządzania cukrzycą typu 2. W połączeniu z odpowiednim leczeniem farmakologicznym mogą przyczynić się do poprawy kontroli poziomu glukozy we krwi i zmniejszenia ryzyka powikłań.
VII. Leki przeciwcukrzycowe
A. Doustne leki przeciwcukrzycowe
- Metformina: Jest to najczęściej przepisywany lek przeciwcukrzycowy dla osób z cukrzycą typu 2. Metformina działa poprzez zmniejszenie produkcji glukozy w wątrobie, zwiększenie wrażliwości komórek na insulinę oraz spowolnienie wchłaniania glukozy z przewodu pokarmowego. Pomaga również w kontrolowaniu wagi ciała.
- Sulfonamidy: Są to leki, które pomagają obniżyć poziom cukru we krwi poprzez zwiększenie wydzielania insuliny z trzustki. Jednak mogą powodować hipoglikemię i inne skutki uboczne, dlatego ich stosowanie wymaga monitorowania.
B. Insulina i jej zastosowanie
W przypadku osób z cukrzycą typu 2, którym nie udaje się osiągnąć odpowiedniego poziomu glukozy we krwi za pomocą doustnych leków przeciwcukrzycowych, może być konieczne wprowadzenie insuliny. Insulina jest hormonem, który pomaga regulować poziom cukru we krwi poprzez ułatwienie przenikania glukozy do komórek, gdzie może być wykorzystana jako źródło energii.
Istnieje kilka rodzajów insuliny, różniących się szybkością działania i czasem trwania efektu. Osoba będąca pod opieką lekarza endokrynologa dobierze odpowiedni rodzaj i dawkę insuliny, aby osiągnąć kontrolę poziomu glukozy we krwi. Insulina może być podawana za pomocą strzykawek lub pomp insulinowych.
VIII. Nowoczesne terapie i technologie
A. Pompy insulinowe
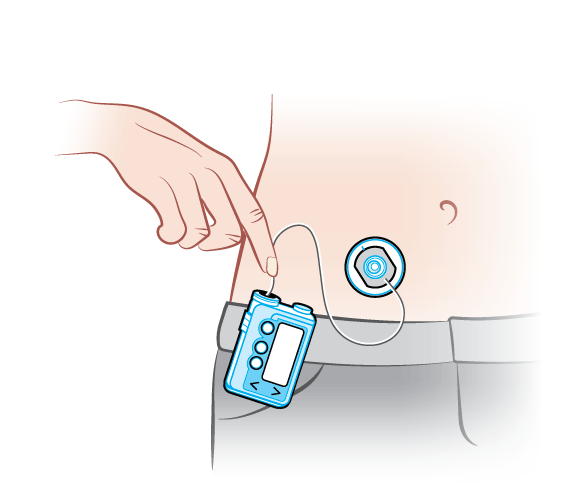
Pompy insulinowe są urządzeniami noszonymi na ciele, które dostarczają insulinę do organizmu przez całą dobę, na podstawie zaprogramowanych przez użytkownika ustawień. Działają one na zasadzie stałego podawania tła insuliny, z możliwością podania dodatkowych dawek przed posiłkami lub w razie konieczności korekcji poziomu glukozy.
Pompy insulinowe pozwalają na bardziej precyzyjne zarządzanie poziomem glukozy we krwi w porównaniu z codziennym podawaniem insuliny za pomocą strzykawek. Umożliwiają one bardziej elastyczne dostosowanie dawek insuliny do zmieniających się potrzeb organizmu.
B. Monitorowanie glukozy we krwi
- Tradycyjne glukometry: Są to urządzenia umożliwiające osobom z cukrzycą samodzielne pomiaranie poziomu glukozy we krwi z próbki krwi pobranej z palca. Wynik pomiaru pozwala na monitorowanie skuteczności leczenia i podejmowanie decyzji dotyczących dawkowania insuliny i diety.
- Ciągłe systemy monitorowania glukozy (CGM): Są to zaawansowane technologicznie systemy pozwalające na ciągłe monitorowanie poziomu glukozy w tkankach podskórnej. Dostarczają one informacje o trendach zmian poziomu cukru, co umożliwia szybszą reakcję na nagłe skoki lub spadki glukozy. Niektóre systemy CGM są również zdolne do przewidywania trendów poziomu glukozy w przyszłości.
Nowoczesne terapie i technologie, takie jak pompy insulinowe i ciągłe systemy monitorowania glukozy, umożliwiają coraz bardziej precyzyjne i spersonalizowane podejście do leczenia cukrzycy typu 2. Dzięki nim osoby z cukrzycą mogą lepiej kontrolować swój poziom glukozy we krwi i uniknąć gwałtownych skoków, co przyczynia się do poprawy jakości życia.
IX. Prewencja cukrzycy typu 2
A. Zdrowe nawyki żywieniowe
Konsumowanie zróżnicowanej i zbilansowanej diety bogatej w warzywa, owoce, pełnoziarniste produkty, zdrowe tłuszcze i białko jest kluczowe dla prewencji cukrzycy typu 2. Ważne jest również ograniczenie spożycia procesowanych produktów spożywczych, wysoko przetworzonej żywności, tłuszczów trans oraz cukru.
Ważne jest monitorowanie wielkości porcji spożywanych posiłków oraz utrzymywanie regularnych godzin posiłków. Warto stosować się do zaleceń dotyczących piramidy zdrowego odżywiania i unikać objadania się.
B. Aktywność fizyczna i jej znaczenie
Regularna aktywność fizyczna ma kluczowe znaczenie w prewencji cukrzycy typu 2. Ćwiczenia aerobowe, takie jak chodzenie, jogging, pływanie czy jazda na rowerze, pomagają obniżyć poziom cukru we krwi, poprawić wrażliwość na insulinę oraz kontrolować wagę ciała.
Ćwiczenia siłowe mają korzystny wpływ na metabolizm glukozy i pomagają w zwiększeniu masy mięśniowej, co może poprawić kontrolę poziomu cukru we krwi. Regularne wykonywanie treningów siłowych może być ważnym elementem prewencji cukrzycy typu 2.
C. Regularne badania i monitorowanie zdrowia
- Badania przesiewowe: Regularne badania, takie jak pomiar poziomu glukozy we krwi, testy hemoglobiny glikowanej (HbA1c) czy badania profilaktyczne, pomagają w wczesnym wykrywaniu problemów z gospodarką glukozową i cukrzycą typu 2. Wczesne rozpoznanie pozwala na szybsze podjęcie działań prewencyjnych.
- Monitorowanie zdrowia: Osoby z ryzykiem wystąpienia cukrzycy typu 2, takie jak osoby otyłe, z nadciśnieniem czy rodziną anamnezą cukrzycy, powinny regularnie monitorować swój stan zdrowia. Współpraca z lekarzem rodzinny lub diabetologiem oraz świadomość znaczenia prewencji pozwala uniknąć powikłań związanych z cukrzycą.
Prewencja cukrzycy typu 2 opiera się na zdrowych nawykach żywieniowych, regularnej aktywności fizycznej, regularnych badaniach przesiewowych oraz monitorowaniu zdrowia. Dbanie o te elementy jest kluczowe dla utrzymania zdrowia i zapobieżenia rozwojowi cukrzycy typu 2.
X. Życie z cukrzycą typu 2

A. Wpływ na codzienne życie
- Reżim leczenia: Życie z cukrzycą typu 2 wymaga przestrzegania ściśle określonego planu leczenia, który może obejmować stosowanie leków, kontrolę poziomu glukozy we krwi, zdrowe nawyki żywieniowe i regularną aktywność fizyczną.
- Monitorowanie poziomu cukru we krwi: Osoby z cukrzycą typu 2 powinny regularnie kontrolować swoje poziomy glukozy we krwi, co często wymaga regularnego mierzenia glukozy za pomocą glukometru. Monitorowanie poziomów cukru pozwala na kontrolowanie swojego stanu zdrowia i dostosowywanie leczenia.
B. Wsparcie psychologiczne i emocjonalne
Życie z cukrzycą typu 2 może być trudne emocjonalnie, dlatego ważne jest, aby osoba chorująca lepiej zrozumiała swoją chorobę, jej konsekwencje i sposoby radzenia sobie z nią. Edukacja na temat cukrzycy może pomóc w radzeniu sobie z emocjonalnymi skutkami choroby.
Wspólne wsparcie i zrozumienie ze strony rodziny, przyjaciół oraz zespołu opieki zdrowotnej może pomóc osobie z cukrzycą typu 2 w radzeniu sobie z wyzwaniami, jakie niesie ze sobą choroba.
C. Zarządzanie stresem
Stres może mieć negatywny wpływ na kontrolę cukrzycy typu 2, prowadząc do wzrostu poziomów glukozy we krwi. Dlatego ważne jest znalezienie skutecznych strategii radzenia sobie ze stresem, takich jak medytacja, joga, czy techniki oddechowe.
Regularna aktywność fizyczna może pomóc w redukcji stresu i poprawie samopoczucia. Ćwiczenia takie jak jogging, pływanie czy joga mogą pomóc w zarządzaniu stresem i poprawie ogólnego zdrowia psychicznego i fizycznego.
D. Znaczenie edukacji i samokontroli
Posiadanie wiedzy na temat cukrzycy typu 2 i jej zarządzania jest kluczowe dla osoby chorującej. Edukacja na temat wpływu diety, aktywności fizycznej, leków oraz monitorowania poziomu cukru we krwi pozwala lepiej zrozumieć chorobę i skuteczniej nią zarządzać.
Systematyczna samokontrola poziomu glukozy we krwi, utrzymywanie zdrowego stylu życia oraz regularne wizyty u lekarza lub diabetologa pomagają w skutecznym zarządzaniu cukrzycą typu 2. Osoba chorująca powinna być zaangażowana w monitorowanie swojego stanu zdrowia i podejmowanie odpowiednich działań profilaktycznych.
XI. Krótkoterminowe powikłania cukrzycy typu 2
A. Hipoglikemia
- Definicja: Hipoglikemia, niski poziom glukozy we krwi, to jedno z potencjalnych powikłań cukrzycy typu 2. Może wystąpić, gdy poziom cukru jest zbyt niski, co może prowadzić do różnych objawów, takich jak uczucie głodu, drżenie, pocenie się, zmęczenie, drażliwość, a w cięższych przypadkach nawet utrata przytomności.
- Przyczyny: Hipoglikemia może wystąpić przy zbyt dużej dawce leków przeciwcukrzycowych, nieregularnym spożywaniu posiłków, intensywnym wysiłku fizycznym czy spożyciu alkoholu.
- Zarządzanie: Ważne jest monitorowanie poziomu glukozy, regularne spożywanie posiłków o określonych porach, dostosowanie dawki leków do aktywności fizycznej oraz noszenie ze sobą źródeł glukozy w przypadku wystąpienia hipoglikemii.
B. Hiperglikemia
- Definicja: Hiperglikemia, wysoki poziom cukru we krwi, to kolejne potencjalne powikłanie cukrzycy typu 2. Objawia się ona zazwyczaj wzrostem poziomu glukozy we krwi powyżej normy, co może prowadzić do objawów takich jak nadmierna senność, zmęczenie, suchość ust, wzmożone pragnienie oraz częste oddawanie moczu.
- Przyczyny: Hiperglikemia może być spowodowana nieregularnym przyjmowaniem leków, niezdrową dietą, brakiem aktywności fizycznej, stresem czy infekcjami.
- Zarządzanie: Ważne jest regularne monitorowanie poziomu glukozy, stosowanie się do zaleceń lekarza dotyczących leczenia, zdrowa dieta, regularna aktywność fizyczna oraz stosowanie się do zaleceń dotyczących monitorowania i zarządzania cukrzycą typu 2.
Hipoglikemia i hiperglikemia to ważne krótkoterminowe powikłania cukrzycy typu 2, które mogą wymagać natychmiastowej interwencji i właściwego zarządzania. Regularne monitorowanie poziomu glukozy, podtrzymywanie zdrowego stylu życia i skuteczne zarządzanie cukrzycą są kluczowe dla uniknięcia tych powikłań.
XII. Długoterminowe powikłania cukrzycy typu 2
A. Choroby serca
Osoby z cukrzycą typu 2 mają większe ryzyko rozwoju chorób serca, takich jak miażdżyca, choroba wieńcowa, zawał serca czy udar mózgu. Wysoki poziom glukozy we krwi może prowadzić do uszkodzenia naczyń krwionośnych i serca, co zwiększa ryzyko wystąpienia powikłań sercowo-naczyniowych.
Ważne jest regularne monitorowanie poziomu glukozy, kontrola ciśnienia krwi i cholesterolu, zdrowy styl życia, regularna aktywność fizyczna oraz unikanie palenia tytoniu w celu zmniejszenia ryzyka chorób sercowo-naczyniowych.
B. Problemy z nerkami
- Nefropatia cukrzycowa: Cukrzyca typu 2 może prowadzić do uszkodzenia nerek, co nazywane jest nefropatią cukrzycową. Wysoki poziom glukozy we krwi może spowodować naruszenie struktury i funkcji nerek, prowadząc do przewlekłej choroby nerek lub nawet niewydolności nerek.
- Zarządzanie: Regularne testy krwi i moczu, kontrola ciśnienia krwi, zdrowa dieta z ograniczeniem soli i białka, unikanie alkoholu oraz palenia tytoniu są ważne dla zapobiegania problemom z nerkami u osób z cukrzycą typu 2.
C. Uszkodzenia nerwów
Wysoki poziom glukozy we krwi może prowadzić do uszkodzenia nerwów w różnych częściach ciała, co może objawiać się jako ból, mrowienie, drętwienie, osłabienie mięśni czy zaburzenia czucia. Neuropatia cukrzycowa może dotyczyć nerwów obwodowych, autonomicznych oraz nerwów rdzeniowych.
Zarządzanie neuropatią cukrzycową może obejmować kontrolę poziomu glukozy, leczenie objawowe bólu, fizjoterapię oraz regularne badania neurologiczne w celu monitorowania stanu nerwów.
D. Problemy ze wzrokiem
Cukrzyca typu 2 może prowadzić do uszkodzenia naczyń krwionośnych siatkówki oka, co jest znane jako retinopatia cukrzycowa. To powikłanie może prowadzić do utraty wzroku, jeśli nie jest odpowiednio leczone.
Regularne badania okulistyczne, kontrola poziomu glukozy, kontrola ciśnienia krwi oraz unikanie palenia tytoniu są kluczowe dla prewencji i zarządzania retinopatią cukrzycową.
XIII. Perspektywy na przyszłość
A. Postępy w badaniach nad cukrzycą
- Badania genetyczne:
- Postępy w technologii sekwencjonowania DNA i badaniach genetycznych pozwalają lepiej zrozumieć genetyczne podłoże cukrzycy typu 2. Dzięki temu naukowcy mogą identyfikować geny związane z cukrzycą i rozwijać terapie oparte na indywidualnym profilu genetycznym pacjenta.
- Badania nad insuliną:
- Naukowcy prowadzą badania nad nowymi rodzajami insuliny, takimi jak insulina inhalowana czy insulina bez igły, które mogą zapewnić nowe możliwości leczenia cukrzycy typu 2.
B. Nowe metody leczenia i technologie
- Terapie genowe:
- Badania nad terapią genową mają na celu wprowadzenie zmian genetycznych w komórkach pacjenta w celu poprawy produkcji insuliny lub wrażliwości na insulinę.
- Technologie monitorowania:
- Rozwój nowoczesnych technologii monitorowania glukozy, takich jak ciągłe systemy monitorowania glukozy (CGM) oraz narzędzia do pomiaru poziomu glukozy wewnątrznaczyniowej, umożliwiają lepszą kontrolę poziomu cukru we krwi.
C. Znaczenie profilaktyki i edukacji społecznej
- Ważne jest promowanie zdrowego stylu życia, zdrowej diety i regularnej aktywności fizycznej poprzez programy profilaktyczne skierowane do społeczności, szkół i miejsc pracy.
- Kluczowym elementem zarządzania cukrzycą typu 2 jest edukacja pacjentów na temat samej choroby, jej powikłań, monitorowania poziomu glukozy we krwi, zdrowej diety oraz znaczenia regularnych badań kontrolnych.
Perspektywy na przyszłość w zakresie cukrzycy typu 2 obejmują rozwój nowych metod leczenia, technologii monitorowania i programów profilaktycznych. Dalsze postępy w badaniach nad cukrzycą i edukacja społeczna mogą przyczynić się do poprawy zarządzania tą chorobą i poprawy jakości życia osób dotkniętych cukrzycą typu 2.
XIV. Podsumowanie
A. Kluczowe wnioski
- Cukrzyca typu 2 jest chorobą metaboliczną, która może powodować poważne problemy zdrowotne, takie jak choroby serca, problemy z nerkami, uszkodzenia nerwów i problemy ze wzrokiem.
- Czynniki ryzyka cukrzycy typu 2 obejmują otyłość, brak aktywności fizycznej, niezdrową dietę i choroby związane z insuliną.
- Kluczowym elementem zarządzania cukrzycą typu 2 jest kontrola poziomu glukozy we krwi poprzez zdrową dietę, regularną aktywność fizyczną, regularne badania i przyjmowanie leków, jeśli jest to konieczne.
- Redukcja czynników ryzyka i skuteczne zarządzanie cukrzycą typu 2 może zmniejszyć ryzyko wystąpienia poważnych powikłań i poprawić jakość życia.
B. Zachęta do działania i dbania o zdrowie
- Zachęcamy do podjęcia działań mających na celu zmniejszenie ryzyka cukrzycy typu 2, takich jak utrzymanie zdrowej diety, regularna aktywność fizyczna i kontrola ciśnienia krwi.
- Ważne jest regularne monitorowanie stanu zdrowia i poziomu glukozy we krwi, a także stosowanie zaleceń lekarza w zakresie leków i diety.
- Zachęcamy do korzystania z programów profilaktycznych, edukacyjnych oraz społecznych w celu uzyskania wsparcia i informacji w zakresie zarządzania cukrzycą typu 2.
- Dbajmy o swoje zdrowie poprzez regularne badania kontrolne, kontrole poziomu glukozy we krwi i utrzymanie zdrowego stylu życia, aby zmniejszyć ryzyko wystąpienia cukrzycy typu 2 oraz powikłań z nią związanych.
XIV. Najczęściej Zadawane Pytania (FAQ)
A. Jakie są najczęstsze objawy cukrzycy typu 2?
Najczęstsze objawy cukrzycy typu 2 to: nadmierna pragnienie, częste oddawanie moczu, zmęczenie, utrata wagi pomimo zwiększonego apetytu, problemy z gojeniem się ran, mrowienie lub drętwienie w rękach i stopach, zaburzenia widzenia.
B. Jakie badania są potrzebne do diagnozy cukrzycy typu 2?
Do diagnozy cukrzycy typu 2 mogą być wykorzystywane badania krwi, takie jak oznaczenie poziomu glukozy na czczo oraz test obciążenia glukozą (OGTT). Ponadto lekarz może zlecić badania dodatkowe, takie jak pomiar poziomu hemoglobiny glikowanej (HbA1c) czy badania moczu.
C. Czy cukrzyca typu 2 jest dziedziczna?
Cukrzyca typu 2 ma składową genetyczną i często występuje w rodzinach, co sugeruje istnienie dziedziczności. Jednakże dziedziczność to tylko jeden z wielu czynników wpływających na ryzyko zachorowania na cukrzycę typu 2, obejmuje także czynniki środowiskowe i styl życia.
D. Jakie są najnowsze metody leczenia cukrzycy typu 2?
Najnowsze metody leczenia cukrzycy typu 2 obejmują leki doustne, insulinoterapię, terapie inkretynowe, terapie genowe, a także nowe technologie monitorowania glukozy, takie jak ciągłe systemy monitorowania glukozy (CGM) i systemy pomiaru glukozy wewnątrznaczyniowej.
E. Jak można zapobiegać cukrzycy typu 2?
Zapobieganie cukrzycy typu 2 obejmuje utrzymanie zdrowej masy ciała, aktywność fizyczną, zdrową dietę bogatą w warzywa, owoce, pełnoziarniste produkty zbożowe, ograniczenie spożycia wysoko przetworzonych produktów spożywczych o wysokiej zawartości tłuszczu i cukru, unikanie palenia papierosów oraz ograniczenie spożycia alkoholu. Regularne badania kontrolne mogą również pomóc w wykryciu cukrzycy typu 2 na wczesnym etapie.