I. Wprowadzenie
A. Czym jest spondyloza?
Spondyloza jest chorobą zwyrodnieniową kręgosłupa, która polega na stopniowym degeneracyjnym uszkodzeniu krążków międzykręgowych oraz stawów międzykręgowych. Może prowadzić do zmian zwyrodnieniowych w strukturach kręgosłupa, takich jak ostrogi kostne i sztywnienie kręgów.
B. Kogo najczęściej dotyczy?
Spondyloza dotyka głównie osób starszych, zwłaszcza po 50. roku życia. Jest również częstsza u osób, które prowadzą siedzący tryb życia, mają nadwagę lub pracują w pozycji wymagającej ciągłego obciążania kręgosłupa.
C. Znaczenie problemu w starzejącym się społeczeństwie
W społeczeństwie starzejącym się spondyloza staje się coraz bardziej powszechna i istotna ze względu na wpływ na jakość życia osób starszych. Może prowadzić do bólu kręgosłupa, ograniczenia aktywności fizycznej oraz pogorszenia samopoczucia. Dlatego istotne jest zapobieganie i odpowiednie leczenie tej dolegliwości, aby zmniejszyć jej negatywne konsekwencje dla jednostki oraz systemu opieki zdrowotnej.
II. Rodzaje spondylozy (Mutually Exclusive)
A. Spondyloza szyjna
Spondyloza szyjna występuje w odcinku szyjnym kręgosłupa (C1-C7) i charakteryzuje się zwyrodnieniem krążków międzykręgowych oraz stawów szyjnych.
Objawy mogą obejmować:
- ból szyi,
- sztywność,
- drętwienie lub osłabienie mięśni,
- a w cięższych przypadkach może prowadzić do ucisku na nerwy kręgosłupa szyjnego.
B. Spondyloza piersiowa
Spondyloza piersiowa dotyczy odcinka piersiowego kręgosłupa (T1-T12) i objawia się degeneracją krążków międzykręgowych oraz stawów piersiowych.
Objawy mogą obejmować:
- ból w klatce piersiowej,
- sztywność,
- trudności w oddychaniu (w przypadku ucisku na nerwy)
- oraz ograniczenie ruchomości.
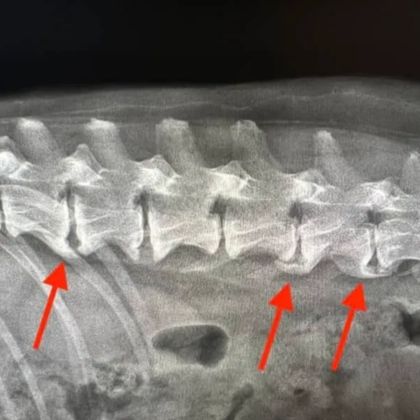
C. Spondyloza lędźwiowa
Spondyloza lędźwiowa dotyczy odcinka lędźwiowego kręgosłupa (L1-L5) i jest jednym z najczęstszych rodzajów spondylozy. Charakteryzuje się zwyrodnieniem krążków międzykręgowych oraz stawów lędźwiowych.
Objawy mogą obejmować:
- ból w dolnej części pleców,
- promieniujący ból do nóg,
- osłabienie mięśni,
- a w przypadkach zaawansowanych – niedowłady.
D. Uogólniona postać spondylozy
Uogólniona postać spondylozy odnosi się do sytuacji, gdy zmiany zwyrodnieniowe występują w kilku odcinkach kręgosłupa jednocześnie.
Może to prowadzić do złożonych objawów związanych z kompresją nerwów, zmniejszoną ruchomością oraz chronicznym bólem. Wymaga kompleksowej diagnozy i leczenia, aby minimalizować dyskomfort i zapobiegać dalszemu postępowi choroby.
III. Przyczyny i czynniki ryzyka
A. Procesy zwyrodnieniowe związane z wiekiem
Spondyloza często jest związana z naturalnym procesem starzenia się kręgosłupa. Z wiekiem, krążki międzykręgowe mogą tracić elastyczność i wilgotność, co prowadzi do degeneracji. Dodatkowo, stawy kręgosłupa mogą ulegać zwyrodnieniu, powodując ból i sztywność.
B. Urazy mechaniczne i mikrourazy
Urazy mechaniczne, takie jak wypadki samochodowe, upadki, czy urazy sportowe, mogą przyczynić się do uszkodzenia krążków międzykręgowych oraz stawów. Ponadto, mikrourazy, które powtarzają się w wyniku ciągłego obciążania kręgosłupa, mogą prowadzić do degeneracyjnych zmian.
C. Nieprawidłowa postawa i ergonomia
Długotrwałe utrzymywanie nieprawidłowej postawy, zwłaszcza przy pracach fizycznych lub siedzących, może prowadzić do nierównomiernego obciążenia kręgosłupa i zwiększyć ryzyko rozwoju spondylozy. Ergonomia miejsca pracy oraz regularne przerwy i ćwiczenia mają istotne znaczenie w zapobieganiu spondylozy.
D. Nadwaga i brak aktywności fizycznej
Nadmierna masa ciała niesie ze sobą dodatkowe obciążenie dla kręgosłupa, co może przyczyniać się do degeneracji krążków międzykręgowych i stawów. Ponadto, brak aktywności fizycznej prowadzi do osłabienia mięśni i utraty elastyczności, co zwiększa ryzyko spondylozy.
E. Genetyczne predyspozycje
Dziedziczne predyspozycje genetyczne mogą wpływać na strukturę kręgosłupa i predysponować do zwiększonego ryzyka rozwoju spondylozy. Osoby z historią chorób związanych z kręgosłupem w rodzinie mogą być bardziej narażone na ten rodzaj zwyrodnienia.
IV. Zmiany patologiczne w spondylozie
A. Degeneracja krążków międzykręgowych
W spondylozie dochodzi do degeneracji krążków międzykręgowych, co objawia się utratą elastyczności i wilgotności tych struktur. Degeneracja krążków międzykręgowych może prowadzić do bólu kręgosłupa, ograniczenia ruchomości oraz ucisku na nerwy.
B. Tworzenie osteofitów
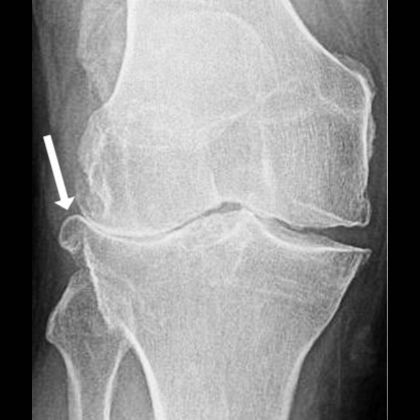
W odpowiedzi na degenerację krążków międzykręgowych, organizm może zacząć tworzyć osteofity, czyli wyrośla kostne wokół kręgosłupa. Te wyrośla mogą uciskać nerwy kręgosłupa, prowadzić do bólu oraz ograniczać ruchomość części kręgosłupa.
C. Zwężenie kanału kręgowego
Proces degeneracji i tworzenia osteofitów może prowadzić do zwężenia kanału kręgowego, który zawiera rdzeń kręgowy i korzenie nerwowe. Zwężenie to może powodować ucisk na rdzeń kręgowy i nerwy, co objawia się bólem, drętwieniem lub osłabieniem w kończynach oraz zaburzeniami czucia.
D. Zmiany w stawach międzywyrostkowych
W spondylozie może dojść do zmian zwyrodnieniowych w stawach międzywyrostkowych kręgosłupa. Zmiany te mogą powodować ból, sztywność oraz ograniczenie ruchomości kręgosłupa, co utrudnia codzienne aktywności oraz prowadzi do dyskomfortu.
V. Objawy kliniczne w zależności od lokalizacji
A. Objawy spondylozy szyjnej
- Bóle głowy, zawroty, drętwienie rąk: Spondyloza szyjna może objawiać się bólami głowy spowodowanymi uciskiem na nerwy szyjne, zawrotami głowy oraz drętwieniem rąk, które mogą być spowodowane uciskiem na rdzeń kręgowy lub korzenie nerwowe w okolicy szyjnej kręgosłupa.
B. Objawy spondylozy piersiowej
- Ograniczona ruchomość, ból przy oddychaniu: Spondyloza piersiowa może dawać objawy takie jak ograniczona ruchomość w okolicach klatki piersiowej, co może utrudniać oddychanie. Ból przy oddychaniu może wystąpić, gdy zmiany związane z spondylozą wpływają na stawy żebrowo-kręgowe.
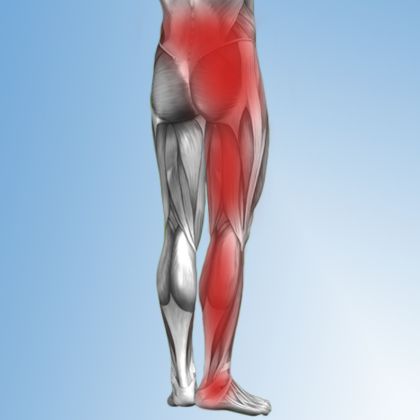
C. Objawy spondylozy lędźwiowej
- Ból krzyża, rwa kulszowa, drętwienie nóg: Spondyloza lędźwiowa często manifestuje się bólem w okolicy krzyża, który może promieniować do dolnej części pleców. Może również powodować objawy rwy kulszowej, czyli ból wzdłuż nerwu kulszowego, którego korzeń nerwowy pochodzi z kręgosłupa. Dodatkowo, spondyloza lędźwiowa może powodować drętwienie i osłabienie nóg.
D. Objawy ogólne i przewlekłe
Objawy ogólne spondylozy mogą obejmować przewlekły ból kręgosłupa, sztywność oraz ograniczenie ruchomości kręgosłupa. Przewlekłe objawy spondylozy mogą prowadzić do znacznego upośledzenia jakości życia i codziennej aktywności.
VI. Powikłania spondylozy
A. Przepuklina dysku
- Przepuklina dysku jest jednym z powikłań spondylozy, w której jądro miażdżyste wypukła się poprzez uszkodzoną lub osłabioną powłokę dysku.
- Może to powodować ucisk na otaczające struktury, takie jak nerwy kręgowe, co prowadzi do bólu, drętwienia, osłabienia mięśni oraz innych objawów związanych z uszkodzeniem nerwów.
B. Zwężenie kanału kręgowego (stenoza)
- Zwężenie kanału kręgowego, czyli stenoza, jest powikłaniem spondylozy polegającym na zmniejszeniu przestrzeni wewnątrz kanału kręgowego, gdzie znajduje się rdzeń kręgowy.
- To zwężenie może spowodować ucisk na rdzeń kręgowy lub korzenie nerwowe, co może skutkować bólem, osłabieniem mięśni, zaburzeniami czucia oraz zaburzeniami funkcji narządów wewnętrznych.
C. Zespół korzeniowy
- Zespół korzeniowy jest również jednym z powikłań spondylozy, w którym ucisk na korzenie nerwowe wywołuje charakterystyczne objawy, takie jak ból, drętwienie, osłabienie mięśni oraz zaburzenia czucia w obszarze unerwionym przez konkretny korzeń nerwowy.
- Może to prowadzić do ograniczonej ruchomości, dysfunkcji oraz dyskomfortu.
D. Trwałe uszkodzenia neurologiczne
- W przypadkach zaawansowanej spondylozy, zwłaszcza gdy powikłania nie są leczone lub są leczone niewłaściwie, może dojść do trwałych uszkodzeń neurologicznych.
- Poważne uciski na struktury nerwowe mogą prowadzić do stałych uszkodzeń nerwów, co może objawiać się trwałymi objawami neurologicznymi, takimi jak porażenie, trudności w chodzeniu czy utrata funkcji narządów wewnętrznych.
W takich przypadkach konieczne może być zaawansowane leczenie neurochirurgiczne w celu rozwiązania problemów neurologicznych spowodowanych spondylozą.
VII. Diagnostyka spondylozy
A. Wywiad i badanie fizykalne
Podstawą diagnostyki spondylozy jest zebranie szczegółowego wywiadu medycznego pacjenta oraz przeprowadzenie dokładnego badania fizykalnego.
- W trakcie wywiadu lekarz może zebrać informacje dotyczące objawów, przebiegu choroby, ewentualnych urazów kręgosłupa oraz występowania czynników ryzyka.
- Badanie fizykalne pozwala na ocenę zakresu ruchu, siły mięśniowej, obecności bólu czy zaburzeń czucia, co może sugerować obecność spondylozy.
B. Badania obrazowe

- RTG kręgosłupa: Radiografia kręgosłupa jest podstawowym badaniem obrazowym stosowanym w diagnostyce spondylozy. RTG pozwala na ocenę struktur kostnych kręgosłupa, obecność zwyrodnień, osteofitów czy zniekształceń. Może być także pomocne w ocenie stopnia zaawansowania spondylozy.
- Rezonans magnetyczny (MRI): MRI jest bardzo przydatnym narzędziem diagnostycznym w przypadku podejrzenia spondylozy. To badanie pozwala na uzyskanie szczegółowych obrazów struktur miękkich kręgosłupa, takich jak tkanki miękkie, rdzeń kręgowy czy korzenie nerwowe. Dzięki MRI możliwa jest dokładniejsza ocena stanu kręgosłupa i ewentualnych zmian patologicznych.
- Tomografia komputerowa (CT): Tomografia komputerowa również może być wykorzystywana w diagnostyce spondylozy. CT pozwala na uzyskanie bardziej szczegółowych obrazów struktur kostnych kręgosłupa, co może być pomocne przy ocenie zmian zwyrodnieniowych, zmian strukturalnych czy zwężenia kanału kręgowego.
C. Diagnostyka różnicowa
Diagnostyka różnicowa polega na różnicowaniu objawów i wyników badań w celu wykluczenia innych schorzeń o podobnych objawach. W przypadku spondylozy diagnostyka różnicowa może obejmować inne schorzenia kręgosłupa, takie jak dyskopatia, zapalenie stawów kręgosłupa czy złamania kręgosłupa. Istotne jest przeprowadzenie kompleksowej diagnostyki różnicowej w celu ustalenia prawidłowej diagnozy i odpowiedniego planu leczenia.
VIII. Stopnie zaawansowania i klasyfikacja
A. Skale degeneracji krążków
Stopnie zaawansowania spondylozy mogą być oceniane przy użyciu różnych skali degeneracji krążków, które pozwalają lekarzom na klasyfikację stanu degeneracyjnego kręgosłupa. Przykładowe skale degeneracji krążków obejmują:
- Skala Pfirrmanna: Jest to skala oceniająca stopień degeneracji krążków międzykręgowych na podstawie wyników badania rezonansem magnetycznym. Skala ta określa zmiany w strukturze, sytuacji, wodnistości i wysokości krążków międzykręgowych.
- Skala Modica: Ta skala ocenia stopień degeneracji krążków międzykręgowych na podstawie badania MRI, uwzględnia ona również obecność zmian w obrębie płaszcza mięśniowego.
B. Ocena funkcjonalna i neurologiczna
Ocena funkcjonalna i neurologiczna ma na celu określenie wpływu spondylozy na funkcje układu ruchu oraz ocenę ewentualnych objawów neurologicznych. W ramach oceny funkcjonalnej lekarz może zwrócić uwagę na:
- Zakres ruchu: Ocena ograniczenia ruchomości w odcinku kręgosłupa dotkniętym spondylozą.
- Siła mięśniowa: Ocena siły mięśniowej w obrębie kręgosłupa, zwłaszcza jeśli spondyloza prowadzi do osłabienia mięśni.
- Ból: Ocena wpływu bólu kręgosłupa na funkcjonowanie pacjenta.
Ocena neurologiczna obejmuje badanie czucia, siły mięśniowej, odruchów i innych objawów neurologicznych, takich jak zaburzenia czucia, osłabienie mięśni czy zaburzenia miedzykręgowego korzenia nerwowego. Ta ocena może pomóc w zrozumieniu wpływu spondylozy na układ nerwowy oraz planowaniu odpowiedniego leczenia i rehabilitacji.
IX. Leczenie zachowawcze spondylozy
A. Farmakoterapia
Przeciwbólowe, przeciwzapalne, rozluźniające mięśnie: Farmakoterapia stanowi często element leczenia spondylozy i może obejmować stosowanie leków przeciwbólowych, takich jak niesteroidowe leki przeciwzapalne (NLPZ) w celu zmniejszenia bólu. Ponadto, leki rozluźniające mięśnie mogą pomóc w złagodzeniu napięcia mięśniowego w okolicach kręgosłupa.
B. Fizjoterapia i rehabilitacja
- Ćwiczenia wzmacniające, rozciągające: Fizjoterapia odgrywa istotną rolę w leczeniu spondylozy poprzez zaprojektowanie specjalistycznych programów ćwiczeń wzmacniających mięśnie grzbietu oraz rozciągających mięśnie okolic kręgosłupa. Te treningi pomagają w poprawie postawy, stabilizacji kręgosłupa oraz zmniejszeniu bólu.
- Terapia manualna: Terapia manualna wykorzystuje techniki, takie jak masaż, manipulacje stawów czy rozciąganie tkanek miękkich, w celu złagodzenia napięcia mięśniowego, poprawienia zakresu ruchu oraz zmniejszenia bólu kręgosłupa spondylozy.
C. Modyfikacja stylu życia i ergonomia
Praca przy komputerze, sen, aktywność: Modyfikacja stylu życia i ergonomia mają kluczowe znaczenie w leczeniu spondylozy. W przypadku pracy przy komputerze, ważne jest utrzymanie odpowiedniej postawy ciała, częste krótkie przerwy oraz stosowanie ergonomicznego sprzętu. Dobry sen, odpowiednia aktywność fizyczna i unikanie czynników, które mogą zaostrzyć objawy spondylozy, także mają istotne znaczenie dla pacjentów z tą chorobą. Długotrwała zmiana stylu życia i dbałość o ergonomię mogą pomóc w zmniejszeniu bólu, poprawie funkcjonowania kręgosłupa oraz komfortu życia pacjenta z diagnozą spondylozy.
X. Leczenie inwazyjne i operacyjne
A. Zastrzyki dostawowe i blokady
- Zastrzyki dostawowe: Zastrzyki dostawowe są wykorzystywane w leczeniu spondylozy w celu bezpośredniego podania leków przeciwbólowych do dotkniętego obszaru, takiego jak staw międzykręgowy. Celem tego leczenia jest zmniejszenie bólu, przeciwzapalne działanie oraz poprawa funkcjonowania kręgosłupa.
- Blokady: Blokady nerwów rdzeniowych lub stawów międzykręgowych mogą być stosowane w celu zablokowania przekazywania sygnałów bólowych z obszaru spondylozy. Procedury te mogą zapewnić chwilową ulgę w bólu i prowadzić do poprawy jakości życia pacjentów.
B. Mikrochirurgia kręgosłupa
Mikrochirurgia kręgosłupa jest wykorzystywana w leczeniu spondylozy w przypadku, gdy występują poważne objawy neurologiczne spowodowane uciskiem na struktury nerwowe. Podczas mikrochirurgii, specjalista usuwa uszkodzoną tkankę z obszaru kręgosłupa, tak aby ulżyć naciskowi na nerwy.
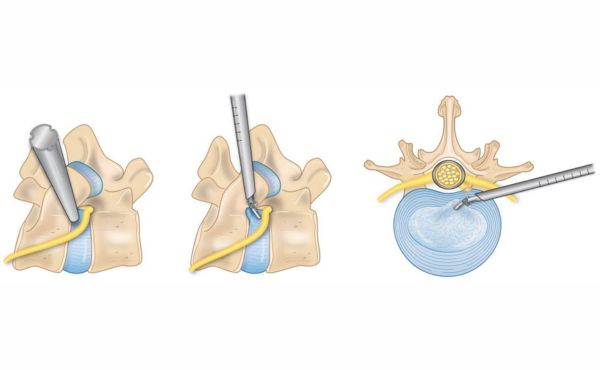
C. Stabilizacja i artrodeza
- Stabilizacja: Stabilizacja kręgosłupa może być konieczna w przypadku zaawansowanej spondylozy, kiedy występuje niestabilność kręgosłupa. Procedury takie jak implantacja stabilizatorów kręgosłupa mogą pomóc w przywróceniu stabilności kręgosłupa oraz zmniejszeniu bólu.
- Artrodeza: Artrodeza to operacja polegająca na zblokowaniu stawu międzykręgowego w celu zmniejszenia ruchomości i bólu. W przypadku spondylozy, artrodeza może być stosowana w sytuacjach, gdy inne metody leczenia nie przynoszą ulgi oraz w przypadku znaczącej niestabilności kręgosłupa.
Leczenie inwazyjne i operacyjne spondylozy jest zazwyczaj rozważane dopiero po zastosowaniu leczenia zachowawczego i jeśli objawy spondylozy nie ustępują lub się pogłębiają, a pacjent cierpi na znaczny dyskomfort lub ograniczenia w codziennym funkcjonowaniu. Ostateczna decyzja co do rodzaju leczenia jest uzależniona od indywidualnego stanu zdrowia oraz preferencji pacjenta i zostanie podjęta przez zespół medyczny.
XI. Naturalne i wspomagające metody leczenia
A. Suplementacja
- Kolagen: Kolagen jest jednym z głównych składników strukturalnych tkanki łącznej, w tym w stawach międzykręgowych. Suplementacja kolagenem może pomóc w regeneracji i utrzymaniu zdrowia struktur kręgosłupa, co może przyczynić się do zmniejszenia bólu związanego z spondylozą.
- Witamina D: Witamina D jest kluczowa dla zdrowia kości i stawów, a jej niedobór może przyczynić się do pogłębienia objawów spondylozy. Suplementacja witaminy D może pomóc w utrzymaniu zdrowych kości i zapobieganiu postępowi degeneracji kręgosłupa.
B. Medycyna alternatywna
- Akupunktura: Akupunktura jest starożytną chińską metodą leczenia polegającą na wprowadzaniu cienkich igieł w określone punkty na ciele w celu przywrócenia równowagi energetycznej. Może przynieść ulgę w bólu związanym z spondylozą poprzez łagodzenie napięcia mięśniowego i poprawę przepływu energii.
- Osteopatia: Osteopatia to holistyczna metoda terapeutyczna, która skupia się na manipulacjach oraz mobilizacjach tkanek miękkich i stawów w celu przywrócenia równowagi ciała. Praktyka osteopatyczna może pomóc w złagodzeniu bólu oraz poprawie funkcjonowania kręgosłupa.
C. Terapie cieplne i zimnolecznictwo
- Terapie cieplne: Stosowanie ciepła może pomóc w zmniejszeniu napięcia mięśniowego, poprawie krążenia krwi oraz łagodzeniu bólu związanego z spondylozą. Można zastosować ciepłe okłady, kąpiele wodne lub specjalne opatrunki termiczne.
- Zimnolecznictwo: Zastosowanie zimna może pomóc w redukcji stany zapalnego, zmniejszeniu bólu oraz obrzęku związanego z spondylozą. Można stosować lodowe okłady, żele z mentolem lub mrożone opatrunki.
Naturalne i wspomagające metody leczenia spondylozy mogą być skutecznym uzupełnieniem konwencjonalnej terapii. Przed rozpoczęciem jakiejkolwiek suplementacji lub terapii alternatywnej, zawsze warto skonsultować się z lekarzem lub specjalistą, aby dostosować leczenie do indywidualnych potrzeb i stanu zdrowia pacjenta.
XII. Spondyloza a codzienne życie
A. Praca zawodowa z spondylozą
Praca zawodowa może stanowić wyzwanie dla osób z spondylozą, ze względu na dolegliwości bólowe i ograniczenia związane z chorobą. Istnieje kilka czynników wartych uwzględnienia:
- Ergonomia pracy: Ważne jest, aby dostosować stanowisko pracy do potrzeb osoby z spondylozą. Może to obejmować ergonomiczne meble i akcesoria biurowe, takie jak krzesło biurowe z odpowiednim wsparciem dla kręgosłupa czy stojący biurko.
- Regularne przerwy: Osoby z spondylozą mogą odczuwać dyskomfort podczas długotrwałego siedzenia. Dlatego ważne jest, aby regularnie wstawać, rozciągać się i wykonywać krótkie przerwy w ciągu dnia pracy.
B. Aktywność fizyczna – co można, a czego unikać

- Ćwiczenia oparte na elastyczności i siłowni: Regularna aktywność fizyczna może przynieść ulgę osobom z spondylozą poprzez wzmacnianie mięśni grzbietu, brzucha oraz poprawę elastyczności kręgosłupa. Zalecane ćwiczenia mogą obejmować pływanie, jazdę na rowerze, pilates oraz specjalne ćwiczenia wykonywane pod nadzorem fizjoterapeuty.
- Unikanie skoków, uderzeń i skrętów: Osoby z spondylozą powinny unikać aktywności fizycznej, która generuje duże obciążenie na kręgosłup lub może prowadzić do mikrouszkodzeń. Należy unikać skoków, gwałtownych ruchów oraz aktywności, która generuje duże obciążenie na kręgosłup, np. podnoszenia ciężarów.
C. Podróże i dłuższe siedzenie
- Ergonomia w czasie podróży: Podróżowanie może stanowić wyzwanie dla osób z spondylozą, zwłaszcza przy długotrwałym siedzeniu. Ważne jest, aby wybrać wygodne siedzenia i regularnie zmieniać pozycję ciała, aby uniknąć nadmiernego obciążenia kręgosłupa.
- Przerwy w trakcie podróży: Jeśli to możliwe, warto planować regularne przerwy w trakcie podróży, aby wstać, rozciągnąć się i zmniejszyć napięcie mięśniowe.
Dostosowanie codziennego życia, pracy zawodowej oraz aktywności fizycznej do potrzeb osób z spondylozą może pomóc w zmniejszeniu dolegliwości bólowych oraz utrzymaniu aktywnego stylu życia. W każdym przypadku zaleca się konsultację z lekarzem lub specjalistą w celu określenia najlepszych strategii adaptacyjnych.
XIII. Spondyloza u młodych dorosłych i seniorów
A. Różnice w objawach i leczeniu
- Młodzi dorośli: W przypadku młodszych dorosłych, objawy spondylozy mogą różnić się od tych u osób starszych. U młodszych osób mogą pojawić się bardziej intensywne bóle pleców, sztywność kręgosłupa, a czasami nawet ograniczenia w ruchomości. Leczenie spondylozy u młodych dorosłych często koncentruje się na terapii fizycznej, ćwiczeniach wzmacniających mięśnie grzbietu oraz unikaniu czynników ryzyka, które mogą przyspieszać rozwój schorzenia.
- Seniorzy: U seniorów spondyloza może być częściej związana z ogólnym starzeniem się organizmu. Objawy często obejmują przewlekłe bóle pleców, zmniejszoną elastyczność kręgosłupa oraz pogorszenie postawy ciała. Leczenie u seniorów może być bardziej ukierunkowane na łagodzenie dolegliwości bólowych, stosowanie leków przeciwbólowych oraz fizjoterapię.
B. Wczesne zmiany zwyrodnieniowe
- Młodzi dorośli: U młodych osób wczesne zmiany zwyrodnieniowe w kręgosłupie mogą być wynikiem przewlekłego niewłaściwego obciążania kręgosłupa, urazów sportowych czy genetycznych predyspozycji. Wczesne zmiany zwyrodnieniowe mogą prowadzić do powstawania przepukliny miażdżystej czy ograniczenia ruchomości kręgosłupa.
- Seniorzy: U seniorów wczesne zmiany zwyrodnieniowe są często związane z naturalnym procesem starzenia organizmu. Zmiany zwyrodnieniowe, takie jak osteofity czy zmiany w strukturze krążków międzykręgowych, mogą prowadzić do powstawania spondylozy. W związku z tym, u seniorów częściej obserwuje się zaawansowaną spondylozę niż u młodych dorosłych.
C. Starzenie się kręgosłupa
- Młodzi dorośli: U młodych dorosłych starzenie się kręgosłupa może być przyspieszone przez czynniki takie jak niewłaściwe nawyki postawy, brak aktywności fizycznej czy urazy. Dlatego tak ważne jest odpowiednie dbanie o kręgosłup od młodego wieku, aby zapobiec przyspieszonemu rozwojowi spondylozy.
- Seniorzy: U seniorów starzenie się kręgosłupa jest naturalnym procesem związanym z utratą elastyczności, zmniejszeniem grubości krążków międzykręgowych i pogorszeniem ogólnej struktury kręgosłupa. W miarę starzenia się organizmu, ryzyko rozwoju spondylozy u seniorów wzrasta, co może wpływać na złagodzenie objawów i leczenie choroby.
Różnice występujące w spondylozie u młodych dorosłych i seniorów podkreślają konieczność indywidualnego podejścia do diagnozy, leczenia i zapobiegania schorzeniu w zależności od wieku pacjenta. Regularne konsultacje z lekarzem oraz odpowiednie monitorowanie stanu kręgosłupa mogą pomóc w zapobieganiu powikłaniom i poprawianiu jakości życia pacjentów z spondylozą.
XIV. Profilaktyka i zapobieganie spondylozie
A. Zdrowy tryb życia
- Regularne ćwiczenia fizyczne, które wzmacniają mięśnie pleców i rdzenia.
- Zrównoważona dieta pozwala utrzymać zdrową masę ciała, co zmniejsza obciążenie kręgosłupa.
- Unikanie używek, takich jak alkohol i papierosy, które mogą przyczynić się do rozwoju spondylozy.
B. Prawidłowa ergonomia pracy
- Ustalenie ergonomicznej pozycji pracy, by uniknąć przeciążeń kręgosłupa.
- Dobrze dostosowane stanowisko pracy, które zapewnia optymalne ułożenie pleców i szyi podczas wykonywania obowiązków zawodowych.
- Regularne przerwy i zmiana pozycji podczas pracy, aby odciążyć kręgosłup.
C. Rola aktywności fizycznej
- Regularne ćwiczenia ogólnorozwojowe, takie jak pływanie, joga czy pilates, które wzmacniają mięśnie pleców i rdzenia.
- Unikanie długotrwałego przebywania w jednej pozycji oraz zbyt często powtarzanych monotonnych ruchów, które mogą obciążać kręgosłup.
- Wybór odpowiednich ćwiczeń i sportów, które nie obciążają nadmiernie kręgosłupa, ale jednocześnie pomagają w jego utrzymaniu w dobrej kondycji.
Zachowania prozdrowotne, odpowiednia ergonomia pracy oraz regularna aktywność fizyczna są kluczowymi elementami w prewencji spondylozy oraz dbałości o zdrowie kręgosłupa. Zapobieganie spondylozie poprzez te działania może pomóc w utrzymaniu jego stabilności i zapobiegnięciu ewentualnym dolegliwościom.
XV. Nowe kierunki w terapii i badaniach
A. Terapie komórkowe i regeneracyjne
- Badania nad wykorzystaniem komórek macierzystych w leczeniu spondylozy, które mają potencjał do regeneracji uszkodzonych tkanek kręgosłupa.
- Terapie oparte na inżynierii tkankowej, które mają na celu odtworzenie uszkodzonych struktur kręgosłupa za pomocą sztucznych lub zregenerowanych tkanek.
- Badania nad terapią genową, która mogłaby stymulować regenerację i ograniczyć degeneracyjne zmiany w kręgosłupie.
B. Personalizowana rehabilitacja
- Badania nad metodami rehabilitacji dostosowanymi do indywidualnych potrzeb pacjentów, uwzględniającymi różnice w patogenezie i przebiegu spondylozy.
- Wykorzystanie technologii informatycznych i sensorów do monitorowania postępów rehabilitacji oraz dostosowania terapii do konkretnych przypadków.
- Indywidualne podejście do rehabilitacji, uwzględniające zarówno fizyczne, jak i psychologiczne aspekty choroby.
C. Innowacyjne implanty i technologie medyczne
- Badania nad nowymi implantami, takimi jak sztuczne dyski czy stabilizatory kręgosłupa, które mogą pomóc w przywróceniu stabilności i redukcji bólu u pacjentów z spondylozą.
- Rozwój technologii medycznych, takich jak neurostimulatory, które mogą blokować przekazywanie sygnałów bólowych z uszkodzonych obszarów kręgosłupa do mózgu.
- Wykorzystanie technologii 3D do druku implantów dostosowanych do anatomicznych cech konkretnej osoby, co może zwiększyć skuteczność leczenia.
Nowe kierunki w terapii i badaniach nad spondylozą wyznaczają perspektywę na wprowadzenie innowacyjnych i skutecznych metod leczenia oraz poprawy jakości życia osób dotkniętych tą chorobą.
XVI. Podsumowanie
A. Najważniejsze informacje w pigułce
- Spondyloza to choroba zwyrodnieniowa kręgosłupa, charakteryzująca się zmianami degeneracyjnymi w krążkach międzykręgowych i stawach kręgosłupa.
- Objawy spondylozy mogą obejmować ból kręgosłupa, sztywność, osłabienie mięśni, a nawet zaburzenia czucia i ruchu w kończynach.
- Leczenie spondylozy opiera się na łagodzeniu objawów, poprawie jakości życia pacjenta, a w poważniejszych przypadkach na chirurgicznym interwencji.
B. Znaczenie wczesnej diagnozy i aktywnego leczenia
- Wczesna diagnoza spondylozy jest kluczowa dla zapobiegania postępowi choroby i minimalizacji jej negatywnych skutków dla kręgosłupa i pacjenta.
- Regularne kontrole lekarskie oraz badania obrazowe, takie jak rezonans magnetyczny czy tomografia komputerowa, pozwalają na monitorowanie postępów choroby i skuteczne planowanie leczenia.
- Aktywne leczenie spondylozy obejmuje zarówno farmakoterapię (leków przeciwbólowych, przeciwzapalnych), jak i terapie fizyczne, rehabilitację oraz zmiany w stylu życia pacjenta (np. aktywność fizyczna, zdrowa dieta).
Podsumowując, wczesna diagnoza, regularna opieka medyczna oraz kompleksowe podejście do leczenia spondylozy są kluczowe dla poprawy jakości życia pacjenta oraz zapobiegania powikłaniom związanym z tą chorobą.
XVII. Najczęściej zadawane pytania (FAQ)
A. Czy spondyloza jest wyleczalna?
Spondyloza jest chorobą zwyrodnieniową, która nie jest całkowicie wyleczalna. Jednakże, można zarządzać jej objawami poprzez leczenie farmakologiczne, terapie fizyczne i zmiany stylu życia.
B. Jak odróżnić spondylozę od dyskopatii?
Spondyloza odnosi się do ogólnego procesu zwyrodnienia kręgosłupa, podczas gdy dyskopatia dotyczy konkretnie degeneracji krążków międzykręgowych. Objawy mogą się pokrywać, ale dokładne rozpoznanie wymaga analizy obrazowej i konsultacji z lekarzem.
C. Czy operacja jest zawsze konieczna?
W przypadku spondylozy, operacja nie jest zawsze konieczna. W większości przypadków objawy można kontrolować za pomocą leczenia farmakologicznego, terapii fizycznej, ćwiczeń wzmacniających oraz zmian w stylu życia.
D. Jakie ćwiczenia są bezpieczne?
Ćwiczenia mające na celu wzmocnienie mięśni pleców i brzucha są często zalecane, ponieważ mogą pomóc w utrzymaniu stabilności kręgosłupa. Ćwiczenia takie jak pływanie, joga, Pilates lub gimnastyka w wodzie mogą być bezpieczne dla osób z spondylozą.
E. Czy zmiana materaca pomaga?
Nie ma jednego uniwersalnego odpowiedniego materaca dla wszystkich pacjentów z spondylozą, ale zmiana materaca może pomóc w zmniejszeniu nacisku na kręgosłup. Osoby z spondylozą mogą znaleźć ulgę w materacach o średnim twardości, które zapewniają odpowiednie podparcie dla kręgosłupa.
Zioła w leczeniu chorób: Spondyloza
Zioła mogą być stosowane jako środki wspomagające w leczeniu spondylozy, ale zawsze należy skonsultować się z lekarzem przed rozpoczęciem terapii ziołowej. Niektóre ziółka, które są czasem używane w leczeniu spondylozy to:
- Kurkuma: Posiada właściwości przeciwzapalne, które mogą pomóc w łagodzeniu bólu i stanów zapalnych związanych z spondylozą.
- Imbir: Ma działanie przeciwzapalne, które może pomóc w łagodzeniu bólu oraz zwalczaniu stanów zapalnych.
- Boswellia: Zioło to posiada właściwości przeciwzapalne i przeciwbólowe, które mogą być pomocne w przypadku spondylozy.
- Siemię lniane: Zawiera kwasy tłuszczowe omega-3, które mają działanie przeciwzapalne i mogą wspomóc w łagodzeniu bólu związanego z spondylozą.
- Kasztanowiec: Ekstrakt z kasztanowca jest czasem używany w celu poprawy krążenia krwi i zmniejszenia obrzęków, co może być pomocne w spondylozie.

Przed użyciem jakiegokolwiek zioła, ważne jest skonsultowanie się z lekarzem, szczególnie jeśli osoba bierze inne leki lub ma inne schorzenia.