I. Wprowadzenie
A. Definicja Choroby Parkinsona

- Choroba Parkinsona jest neurodegeneracyjnym schorzeniem, które występuje głównie u osób starszych. Jest to przewlekła choroba, która prowadzi do stopniowego pogorszenia funkcji ruchowych i kontrolnych organizmu.
- W Chorobie Parkinsona dochodzi do degeneracji komórek nerwowych odpowiedzialnych za produkcję neuroprzekaźnika dopaminy, co prowadzi do zaburzeń ruchowych.
B. Krótka Historia Choroby Parkinsona
Chorobę Parkinsona po raz pierwszy opisał w 1817 roku brytyjski lekarz James Parkinson. W swoim artykule „An Essay on the Shaking Palsy” opisał charakterystyczne objawy i przebieg choroby, które obecnie są znane jako Choroba Parkinsona. Od tego czasu, badania nad tą chorobą prowadzone są na całym świecie, co pozwoliło na lepsze zrozumienie jej mechanizmów i opracowanie odpowiednich metod leczenia i zarządzania chorobą.
C. Znaczenie Świadomości i Edukacji na Temat Choroby Parkinsona
Świadomość i edukacja na temat Choroby Parkinsona mają ogromne znaczenie zarówno dla osób z tą chorobą, jak i dla społeczeństwa. Wiedza na temat objawów, leczenia i postępowania w przypadku Choroby Parkinsona pozwala osobom chorym na skuteczne zarządzanie chorobą i poprawę jakości życia. Dodatkowo, edukacja społeczeństwa na temat Choroby Parkinsona przyczynia się do zwiększenia tolerancji wobec osób z tą chorobą oraz do tworzenia bardziej przyjaznego i wspierającego środowiska dla nich.
II. Przyczyny i Czynniki Ryzyka
A. Czynniki Genetyczne
- Czynniki genetyczne odgrywają istotną rolę w powstawaniu Choroby Parkinsona. Istnieją geny, których mutacje zwiększają ryzyko rozwoju tej choroby. Osoby mające historię Choroby Parkinsona w rodzinie mogą być bardziej narażone na jej wystąpienie ze względu na dziedziczność genetyczną.
- Badania nad genetyką Choroby Parkinsona są nadal prowadzone w celu zidentyfikowania konkretnych genów i mutacji odpowiedzialnych za rozwój tej choroby.
B. Czynniki Środowiskowe
Obok czynników genetycznych, istnieją również czynniki środowiskowe, które mogą zwiększać ryzyko rozwoju Choroby Parkinsona. Narażenie na toksyny środowiskowe, takie jak pestycydy, metale ciężkie czy zanieczyszczenia powietrza, może przyczyniać się do degeneracji komórek nerwowych i rozwoju tej choroby. Regularne kontakty z takimi substancjami mogą zwiększać ryzyko zachorowania na Chorobę Parkinsona.
C. Zmiany Neurochemiczne w Mózgu
- Choroba Parkinsona jest związana ze zmianami neurochemicznymi w mózgu, szczególnie w obszarach odpowiedzialnych za kontrolę ruchu.
- Degeneracja komórek nerwowych produkujących dopaminę prowadzi do deficytu tego neuroprzekaźnika, co powoduje zaburzenia ruchowe charakterystyczne dla Choroby Parkinsona, takie jak drżenie, sztywność mięśni czy trudności z koordynacją ruchową.
- Zmiany neurochemiczne w mózgu są kluczowym czynnikiem rozwoju tej choroby.
D. Wpływ Starzenia Się
Starzenie się organizmu jest również istotnym czynnikiem ryzyka rozwoju Choroby Parkinsona. Choroba ta częściej występuje u osób starszych, przy czym ryzyko jej wystąpienia wzrasta wraz z wiekiem. Procesy starzenia się mogą wpływać na funkcjonowanie komórek nerwowych i prowadzić do degeneracji tych odpowiedzialnych za produkcję dopaminy. Wraz z postępem wieku, maleje zdolność organizmu do regeneracji i naprawy uszkodzeń, co może sprzyjać rozwojowi Choroby Parkinsona u starszych osób.
III. Objawy Motoryczne
A. Drżenie

- Jednym z najbardziej charakterystycznych objawów Choroby Parkinsona jest drżenie, zwłaszcza w spoczynku. Drżenie występuje najczęściej w rękach, ale może także obejmować dłonie, nogi czy żuchwę.
- Zazwyczaj jest symetryczne, co oznacza, że dotyczy obydwu stron ciała. Drżenie może być subtelne na początku choroby, ale z czasem staje się bardziej widoczne i wpływa na codzienne czynności.
B. Spowolnienie Ruchów (Bradykinezja)
Spowolnienie ruchów, zwane także bradykinezą, jest innym powszechnie występującym objawem Choroby Parkinsona. Osoby chore zauważają trudności z rozpoczęciem i utrzymaniem płynnych ruchów, co prowadzi do zmniejszenia tempa aktywności ruchowej. Bradykineza może sprawić, że zwykłe czynności, takie jak chodzenie, przekształcają się w trudności.
C. Sztywność Mięśni
Sztywność mięśni występuje u pacjentów z Chorobą Parkinsona jako uczucie oporu podczas wykonywania ruchów. Mięśnie stają się napięte i trudniejsze do rozluźnienia, co ogranicza zakres ruchu i sprawia, że ruchy stają się mniej płynne. Sztywność mięśni może prowadzić do dyskomfortu i problemów z wykonywaniem codziennych czynności.
D. Problemy z Równowagą i Koordynacją
Osoby z Chorobą Parkinsona często doświadczają trudności z utrzymaniem równowagi i koordynacją ruchową. Mogą mieć problem z zachowaniem stabilności podczas chodzenia, zmieniać kroku, mają tendencję do kroczenia małymi krokami („marcha przystawkowa”) oraz mogą mieć trudności z koordynacją ruchów rąk i nóg. Zaburzenia równowagi i koordynacji mogą zwiększać ryzyko upadków i urazów u osób z Chorobą Parkinsona.
IV. Objawy Niemotoryczne
A. Problemy ze Snu
Osoby z Chorobą Parkinsona często doświadczają różnorodnych problemów ze snem, takich jak bezsenność, koszmary senne, napady niekontrolowanego ruchu (parasomnie) czy zespół niespokojnych nóg. Zaburzenia snu mogą prowadzić do zmęczenia i pogorszenia funkcjonowania w ciągu dnia.
B. Depresja i Stany Lękowe
- Depresja i stany lękowe są częstymi objawami towarzyszącymi Chorobie Parkinsona. Osoby chore mogą doświadczać uczucia smutku, beznadziejności, utraty zainteresowań, a także obaw, niepokoju i napięcia psychicznego.
- Depresja i lęki mogą znacząco wpływać na jakość życia pacjenta i wymagają specjalistycznej opieki psychiatrycznej.
C. Problemy Związane z Pamięcią i Myśleniem
- Choroba Parkinsona może wpływać na funkcje poznawcze, takie jak pamięć, uwaga, funkcje wykonawcze czy orientacja przestrzenna.
- Osoby dotknięte tą chorobą mogą doświadczać trudności z koncentracją uwagi, zapamiętywaniem informacji, planowaniem działań oraz przetwarzaniem myśli.
- Niektórzy chorzy mogą rozwinąć lekkie zaburzenia poznawcze, które potencjalnie mogą prowadzić do otępienia w późniejszych etapach choroby.
D. Zmiany w Mowie i Połykaniu
- Choroba Parkinsona może wpływać na funkcje mowy i połykania. Pacjenci mogą doświadczać zmian w jakości głosu, takie jak osłabienie lub zanikanie, oraz trudności z artykulacją.
- Problemy z połykaniem mogą prowadzić do dysfagii, czyli trudności z przełykaniem pokarmów i płynów, co z kolei zwiększa ryzyko zakrztuszenia i zapalenia płuc. Zmiany w mowie i połykaniu mogą znacząco utrudniać codzienne funkcjonowanie oraz wywoływać stres u osób z Chorobą Parkinsona.
V. Diagnoza
A. Metody Diagnostyczne
- Wywiad Lekarski i Historia Choroby: Przy podejrzeniu Choroby Parkinsona, lekarz przeprowadza szczegółowy wywiad z pacjentem i prosi o dokładny opis objawów. Interesuje się także historią choroby u bliskich krewnych pacjenta, ponieważ Choroba Parkinsona może mieć rodzinny charakter.
- Badania Neurologiczne: Badania neurologiczne pozwalają ocenić obecność objawów ruchowych i niemotorycznych Choroby Parkinsona. Lekarz przeprowadza testy oceniające koordynację ruchową, siłę mięśni i długość kroku. Wykonuje także testy, które pozwolą ocenić skłonność do drżenia oraz sztywność mięśni.
- Badania Obrazowe (MRI, PET): Badania obrazowe jak rezonans magnetyczny (MRI) czy tomografia emisyjna pozytonów (PET) pozwalają ocenić struktury mózgowe i określić ewentualne zmiany w tych strukturach. Badania obrazowe pozwalają na wczesną diagnozę Choroby Parkinsona i różnicowanie z innymi chorobami neurodegeneracyjnymi.
B. Różnicowanie z Innych Schorzeń
Na wczesnym etapie, Choroba Parkinsona może być trudna w diagnostyce, ponieważ objawy ruchowe (drżenie, sztywność, bradykinezja) mogą pojawić się również w innych chorobach neurologicznych. Należy różnicować Chorobę Parkinsona z chorobami takimi jak choroba Wilsona, zapalenie mózgu czy zaburzenia endokrynologiczne.
W diagnostyce różnicowej pomagają badania obrazowe, testy genetyczne czy badania laboratoryjne.łącznie z rzetelnym wywiadem i badaniami klinicznymi na podstawie objawów klinicznych i wyników badań specjalistycznych lekarz może postawić jednoznaczną diagnozę Choroby Parkinsona.
VI. Farmakoterapia
A. Leki Dopaminergiczne
- Leki dopaminergiczne są najważniejszą grupą leków stosowanych w leczeniu Choroby Parkinsona. Ich działanie polega na zastępowaniu w organizmie dopaminy – neuroprzekaźnika, który jest brakujący u pacjentów z Chorobą Parkinsona.
- Leki dopaminergiczne działają przeciwbólowo, przeciwlękowo oraz zwiększają ruchliwość mięśniową. Najczęściej stosowane leki dopaminergiczne to lewodopa (prekursor dopaminy) oraz agonisty dopaminy, takie jak pramipeksol czy ropinirol.
B. Inhibitory MAO-B
- Inhibitory MAO-B to grupa leków, które działają poprzez blokowanie enzymu monoaminooksydazy B, odpowiedzialnego za degradację dopaminy w organizmie.
- Inhibitory MAO-B pozwalają na zwiększenie dostępności dopaminy w mózgu i zmniejszenie objawów Choroby Parkinsona. Przykłady inhibitorów MAO-B to selegilina czy rasagilina.
C. Antagonisty Dopaminy
- Antagonisty dopaminy to grupa leków, które hamują wiązanie dopaminy z receptorami dopaminergicznymi, co powoduje zmniejszenie nadmiernego pobudzenia w mózgu.
- Antagonisty dopaminy nie zastępują dopaminy, ale pomagają kontrolować objawy Choroby Parkinsona związane z nadmiernym pobudzeniem, takie jak drżenie czy tiki. Przykłady antagonistów dopaminy to prazosyna czy bromokryptyna.
Leczenie farmakologiczne Choroby Parkinsona jest indywidualnie dobrane do potrzeb pacjenta oraz etapu choroby. Leczenie farmakologiczne musi być monitorowane przez lekarza i może wymagać zmian w terapii w trakcie choroby. Pacjenci powinni przestrzegać zaleceń dotyczących dawkowania i zawsze w przypadku wątpliwości i objawów niepożądanych skonsultować się z lekarzem.
VII. Terapie Fizjoterapeutyczne
A. Ćwiczenia Fizyczne

Regularne ćwiczenia fizyczne mogą znacząco wpłynąć na poprawę ruchliwości, płynności ruchów oraz ogólnej sprawności fizycznej pacjentów z Chorobą Parkinsona. Ćwiczenia fizyczne, takie jak rozciąganie, ćwiczenia siłowe, aeroby czy zajęcia z równowagi, są skutecznym sposobem na opóźnianie postępu choroby oraz zachowanie jak największej niezależności ruchowej. Również zajęcia grupowe, takie jak zajęcia taneczne czy gimnastyka grupowa, mogą być korzystne dla pacjentów z Chorobą Parkinsona.
B. Rehabilitacja
Rehabilitacja ma na celu przywrócenie pacjentom utraconych funkcji ruchowych i codziennych umiejętności, które mogą być utrudnione w wyniku Choroby Parkinsona. W ramach rehabilitacji fizjoterapeuci stosują różnorodne metody, takie jak trening równowagi, trening chodu czy terapia manualna. Często także wykorzystuje się aparaty wspomagające rehabilitację, takie jak ortotyka czy sprzęt do fizykoterapii. Rehabilitacja umożliwia pacjentom z Chorobą Parkinsona maksymalne wykorzystanie swojego potencjału fizycznego i zachowanie jak największej niezależności.
Terapie fizjoterapeutyczne są ważnym elementem kompleksowego leczenia Choroby Parkinsona i powinny być dostosowane do indywidualnych potrzeb oraz możliwości każdego pacjenta. Współpraca z doświadczonym fizjoterapeutą może znacząco poprawić jakość życia pacjentów z Chorobą Parkinsona oraz zminimalizować negatywne skutki choroby na funkcjonowanie codzienne.
VIII. Leczenie Chirurgiczne
A. Głęboka Stymulacja Mózgu (DBS)
- Głęboka stymulacja mózgu (DBS) jest procedurą chirurgiczną, która polega na wszczepieniu elektrod do wybranych obszarów mózgu oraz podłączeniu ich do generatora impulsów, umieszczonego pod skórą na klatce piersiowej.
- Elektrody emitują impulsy elektryczne, które zmieniają aktywność neuronów w mózgu, redukując niektóre objawy Choroby Parkinsona, takie jak drżenie czy sztywność mięśni. DBS może również poprawić ruchy mimowolne oraz redukować dawki leków konieczne do kontrolowania objawów choroby.
B. Inne Procedury Chirurgiczne
- Oprócz głębokiej stymulacji mózgu, istnieją także inne procedury chirurgiczne wykorzystywane w leczeniu Choroby Parkinsona.
- Pobranie tkanki mózgowej w celu wszczepienia komórek macierzystych lub leków, które mogą zastąpić brakujące neuroprzekaźniki, jest jedną z metod, która była intensywnie badana.
- Inne podejścia chirurgiczne obejmują ablacje mózgowe, czyli celowe zniszczenie wybranych obszarów mózgu w celu zmniejszenia objawów choroby.
Leczenie chirurgiczne Choroby Parkinsona jest zazwyczaj rozważane w przypadku zaawansowanej choroby, gdy inne metody terapeutyczne nie przynoszą oczekiwanych rezultatów. Decyzja o zastosowaniu procedur chirurgicznych powinna być starannie rozważona i wynikać z konsultacji z zespołem lekarzy specjalizujących się w leczeniu Choroby Parkinsona.
IX. Terapie Komplementarne
A. Dieta i Suplementy
- Dieta odgrywa istotną rolę w leczeniu Choroby Parkinsona, ponieważ odpowiednie nawyki żywieniowe mogą wpłynąć na ogólny stan zdrowia.
- Dieta bogata w przeciwutleniacze, takie jak owoce i warzywa, może pomóc w ochronie komórek nerwowych przed uszkodzeniem.
- Ponadto, suplementy diety, takie jak koenzym Q10 czy witamina D, mogą być stosowane w celu wsparcia funkcji mózgu i zmniejszenia objawów Choroby Parkinsona. Ważne jest jednak konsultowanie się z lekarzem przed rozpoczęciem stosowania jakichkolwiek suplementów.
B. Medytacja i Relaksacja
Medytacja i techniki relaksacyjne mogą pomóc pacjentom z Chorobą Parkinsona w zmniejszeniu poziomu stresu, poprawie samopoczucia oraz redukcji objawów takich jak drżenie lub napięcie mięśniowe. Poprzez praktykowanie medytacji regularnie, pacjenci mogą zyskać większą świadomość ciała, zwiększyć koncentrację oraz osiągnąć stan relaksacji, co może korzystnie wpłynąć na leczenie i zarządzanie chorobą.
C. Akupunktura
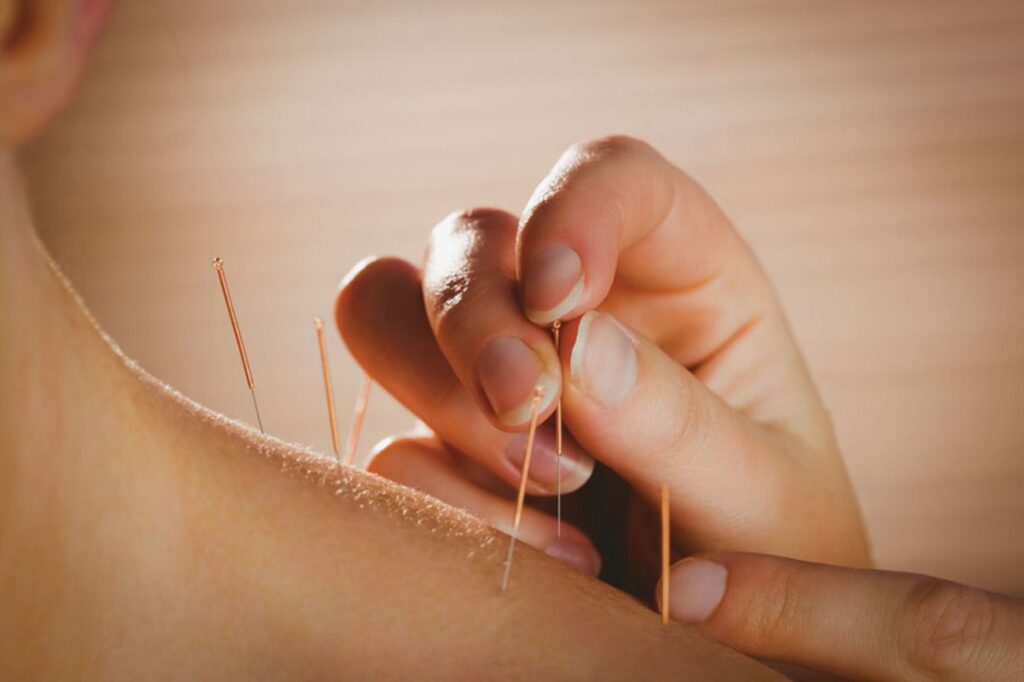
Akupunktura jest tradycyjną metodą leczenia, pochodzącą z medycyny chińskiej, która polega na wprowadzaniu cienkich igieł w określone punkty na ciele w celu regulacji przepływu energii. W przypadku Choroby Parkinsona, akupunktura może być stosowana w celu zmniejszenia bólu, sztywności mięśni, czy nawet poprawy ruchów. Istnieją badania naukowe potwierdzające korzyści wynikające z akupunktury u pacjentów z Chorobą Parkinsona, jednak należy konsultować się z lekarzem przed rozpoczęciem tego rodzaju terapii.
Terapie komplementarne stanowią uzupełnienie tradycyjnych metod leczenia Choroby Parkinsona i mogą być stosowane jako element wsparcia w codziennej opiece nad pacjentem. Ważne jest jednak skonsultowanie się z lekarzem przed rozpoczęciem jakiejkolwiek terapii komplementarnej, aby upewnić się, że jest bezpieczna i skuteczna dla pacjenta.
X. Życie z Chorobą Parkinsona
A. Zarządzanie Codziennymi Aktywnościami
Osoby z Chorobą Parkinsona mogą napotykać trudności w wykonywaniu codziennych czynności. Wsparcie w zarządzaniu codziennymi aktywnościami może obejmować szereg działań, takich jak fizjoterapia w celu poprawy motoryki, terapia zajęciowa wspomagająca samodzielność w codziennych czynnościach, czy też edukacja pacjenta i jego rodziny dotycząca technik ułatwiających wykonywanie zadań, takich jak ćwiczenia równowagi czy strategie radzenia sobie z trudnościami ruchowymi.
B. Wsparcie Psychologiczne i Emocjonalne
Choroba Parkinsona może znacząco wpłynąć na stan psychiczny oraz emocjonalny pacjenta. Dlatego też ważne jest zapewnienie wsparcia psychologicznego i emocjonalnego dla pacjenta i jego rodziny. Regulowe konsultacje z terapeutą lub psychologiem mogą pomóc w radzeniu sobie z trudnościami, jak również rozmowy z innymi osobami dotkniętymi Chorobą Parkinsona mogą dostarczyć wsparcia oraz cennych wskazówek.
C. Grupy Wsparcia i Społeczności Online
Udział w grupach wsparcia dla osób z Chorobą Parkinsona oraz ich rodzin może być bardzo pomocny. Takie grupy stanowią miejsce, gdzie osoby dotknięte chorobą mogą dzielić się doświadczeniami, wspierać się nawzajem i czerpać zasoby oraz wiedzę na temat choroby. Ponadto, istnieją także społeczności online, gdzie pacjenci i ich bliscy mogą znaleźć wsparcie i informacje, dzięki czemu nie czują się samotni w swoim zmaganiu z Chorobą Parkinsona.
D. Adaptacje w Domu i Pracy
Adaptacje zarówno w domu, jak i miejscu pracy mogą ułatwić życie pacjenta z Chorobą Parkinsona. Zmiany w otoczeniu domowym, takie jak instalacja poręczy, unikanie dywanów czy dywaników, a także pomoc w ułatwieniu wykonywania codziennych zadań, mogą sprawić, że życie będzie bardziej komfortowe. W miejscu pracy, modyfikacje takie jak elastyczne godziny pracy, ergonomiczne stanowisko pracy czy możliwość pracy zdalnej mogą pomóc w utrzymaniu aktywności zawodowej mimo choroby.
Życie z Chorobą Parkinsona wymaga wsparcia zarówno ze strony specjalistów medycznych, jak i otoczenia pacjenta. Poprzez dostosowanie codziennych aktywności, zapewnienie wsparcia emocjonalnego, udział w grupach wsparcia oraz adaptacje w domu i miejscu pracy, pacjenci i ich rodziny mogą lepiej radzić sobie z wyzwaniami, jakie niesie ze sobą Choroba Parkinsona.
XI. Badania i Innowacje dotyczące Choroby Parkinsona
A. Nowe Leki i Terapie
Nowe leki i terapie są stale badane w celu poprawy skuteczności leczenia Choroby Parkinsona. Naukowcy poszukują nowych substancji chemicznych, które mogą pomóc w łagodzeniu objawów choroby oraz spowolnieniu jej postępu. Ponadto, badane są także terapie genowe, które mogą otworzyć nowe możliwości leczenia tej choroby.
B. Badania Genetyczne
Badania genetyczne stanowią kolejny obszar, w którym dokonywane są postępy w zrozumieniu Choroby Parkinsona. Identyfikacja genów związanych z ryzykiem wystąpienia choroby oraz badania nad dziedzicznością tej choroby mogą pomóc w identyfikacji osób narażonych na ryzyko zachorowania, a także w opracowaniu nowych terapii opartych na profilaktyce genetycznej.
C. Nowoczesne Technologie w Leczeniu Parkinsona
Innowacyjne technologie, takie jak głęboka stymulacja mózgu (DBS), są coraz częściej wykorzystywane jako skuteczna metoda leczenia Choroby Parkinsona. Ponadto, rozwój technologii mobilnych i zdalnych urządzeń monitorujących może umożliwić lepsze zarządzanie chorobą, poprawę diagnostyki oraz monitorowanie skuteczności leczenia.
D. Perspektywy na Przyszłość
Perspektywy na przyszłość w leczeniu Choroby Parkinsona wydają się obiecujące. Postęp w badaniach genetycznych, rozwój nowych leków i terapii oraz harmonizacja nowoczesnych technologii ze służbą zdrowia wskazują na możliwość znacznego poprawienia jakości życia osób dotkniętych tą chorobą w przyszłości.
Badania i innowacje w obszarze Choroby Parkinsona odgrywają kluczową rolę w dążeniu do lepszych metod leczenia, zrozumienia mechanizmów choroby oraz poprawy jakości życia pacjentów. Dalsze badania i inwestycje w ten obszar mają potencjał zmienić oblicze leczenia tej choroby w najbliższych latach.
XII. Edukacja i Świadomość na temat Choroby Parkinsona
A. Kampanie Społeczne
Kampanie społeczne mają na celu zwiększenie świadomości na temat Choroby Parkinsona i jej wpływu na życie pacjentów oraz ich rodzin i bliskich. Celem jest również złamanie stereotypów i uprzedzeń dotyczących choroby, a także zachęcenie do otwartej rozmowy na temat chorób neurodegeneracyjnych.
B. Programy Edukacyjne dla Pacjentów i Opiekunów
Programy edukacyjne dla pacjentów i ich rodzin oraz opiekunów stanowią ważny element w zapewnieniu wsparcia oraz lepszej jakości życia dla osób z Chorobą Parkinsona. W ramach takich programów, organizowane są warsztaty, szkolenia, czy też spotkania z ekspertami, które pozwalają na zdobycie wiedzy na temat choroby oraz nauczenie się technik i strategii radzenia sobie z trudnościami związanymi z nią.
C. Rola Organizacji Non-Profit
Organizacje non-profit, takie jak Parkinson’s Foundation czy Michael J. Fox Foundation, zajmują się promowaniem badań naukowych nad Chorobą Parkinsona oraz zapewnieniem wsparcia dla pacjentów i ich rodzin. Te organizacje pozwalają na lepsze zrozumienie choroby oraz dostarczenie pacjentom wszelkiego rodzaju zasobów, informacji, a także wsparcia emocjonalnego.
Edukacja i zwiększenie świadomości dotycząca Choroby Parkinsona jest istotna, aby zapewnić lepszą jakość życia pacjentom oraz ich rodzinom. Poprzez kampanie społeczne, programy edukacyjne oraz działalność organizacji non-profit, możliwe jest zwiększenie wiedzy i zrozumienia dotyczące choroby oraz wsparcie osób z nią zmagającymi się. To pozwala na zminimalizowanie opóźnień w diagnozowaniu, zwiększenie dostępu do leczenia oraz zacieśnienie więzi i relacji między pacjentami, ich rodzinami a społecznością.
XIII. Podsumowanie na temat Choroby Parkinsona
A. Podsumowanie Najważniejszych Informacji
Choroba Parkinsona to postępujące zaburzenie neurodegeneracyjne, które objawia się w postaci drżenia, sztywności mięśni, trudności w kontrolowaniu ruchów oraz problemów z równowagą. Mimo że przyczyna choroby jest wciąż nieznana, badania sugerują, że genetyka, czynniki środowiskowe i starzenie się mogą odgrywać rolę w jej rozwoju.
B. Znaczenie Wczesnej Diagnozy i Leczenia
Wczesna diagnoza jest kluczowa dla skutecznego zarządzania Chorobą Parkinsona. Im wcześniej choroba zostanie zidentyfikowana, tym szybciej można rozpocząć odpowiednie leczenie, które ma na celu łagodzenie objawów i poprawę jakości życia. Terapia farmakologiczna, terapia rehabilitacyjna, interwencje chirurgiczne (np. głęboka stymulacja mózgu) oraz wsparcie terapeutyczne mogą być stosowane w zależności od indywidualnego przypadku.
C. Zachęta do Dalszej Edukacji i Świadomości
Wiedza na temat Choroby Parkinsona jest niezbędna zarówno dla osób z chorobą, jak i dla ich rodzin, opiekunów oraz społeczności. Zachęcamy do kontynuowania edukacji i zwiększenia świadomości na temat tej choroby. Można to osiągnąć poprzez uczestnictwo w programach edukacyjnych, korzystanie z zasobów organizacji non-profit, udział w kampaniach społecznych i zaangażowanie się w badania naukowe.
XIV. Najczęściej Zadawane Pytania (FAQ)
A. Czym Jest Choroba Parkinsona?
Choroba Parkinsona to przewlekłe neurodegeneracyjne schorzenie, które prowadzi do zniszczenia komórek nerwowych produkujących dopaminę – ważny neuroprzekaźnik odpowiedzialny za kontrolę ruchu. Wynikiem tego jest postępujący brak kontroli nad ruchami ciała.
B. Jakie Są Najczęstsze Objawy Choroby Parkinsona?
Najczęstsze objawy choroby Parkinsona to drżenie (tremor) w spoczynku, sztywność mięśni, spowolnienie ruchowe, trudności z równowagą oraz problemy z kontrolą postawy. Czasami występują także objawy pozamotoryczne, takie jak zaburzenia snu, depresja, problemy z mową i problemy z połykaniem.
C. Jak Diagnozuje Się Chorobę Parkinsona?
Diagnoza choroby Parkinsona opiera się na obserwacji charakterystycznych objawów klinicznych oraz wykluczeniu innych przyczyn takich jak stany związane z nadużywaniem substancji, urazy czy inne choroby neurologiczne. Czasami może być konieczne wykonanie dodatkowych badań, takich jak obrazowanie mózgu (np. rezonans magnetyczny) czy testy laboratoryjne.
D. Jakie Są Opcje Leczenia?
Opcje leczenia choroby Parkinsona obejmują farmakoterapię, czyli stosowanie leków, które mają na celu zwiększenie ilości i stabilność dopaminy w mózgu. Inną opcją jest terapia rehabilitacyjna, która może pomóc poprawić funkcje ruchowe i codzienne umiejętności. W przypadkach zaawansowanych, rozważa się także interwencje chirurgiczne, takie jak głęboka stymulacja mózgu.
E. Czy Choroba Parkinsona Jest Dziedziczna?
Choroba Parkinsona może mieć podłoże genetyczne, jednak większość przypadków nie jest dziedziczna. Tylko około 15-20% przypadków jest związanych z mutacjami genetycznymi. Często występują też przypadki sporadyczne, gdzie nie ma jasnego związku genetycznego.
F. Jak Można Wspierać Osoby z Chorobą Parkinsona?
Wspieranie osób z chorobą Parkinsona może obejmować zapewnienie wsparcia emocjonalnego, fizycznego i informacyjnego. Warto informować się na temat choroby, uczestniczyć w programach edukacyjnych i kampaniach społecznych, a także zapewnić wsparcie i zrozumienie osobom z chorobą oraz ich rodzinom. Istotne jest również utrzymanie aktywności fizycznej i zaangażowanie się w rehabilitację. Osoby z chorobą Parkinsona mogą również skorzystać z różnego rodzaju grup wsparcia, terapii zajęciowej i innych form terapeutycznych.