I. Wstęp
A. Definicja chłoniaków skóry
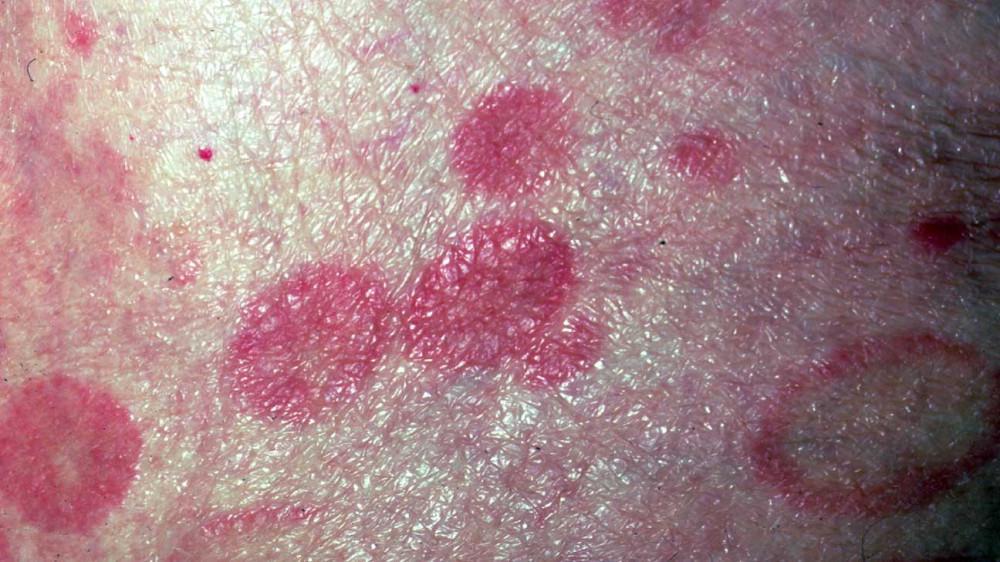
Chłoniaki skóry stanowią grupę nowotworów, które rozwijają się w komórkach układu limfatycznego w skórze. Mogą występować jako nienowotworowe stany zapalne skóry lub jako złośliwe, agresywne nowotwory.
B. Znaczenie wczesnej diagnozy i leczenia
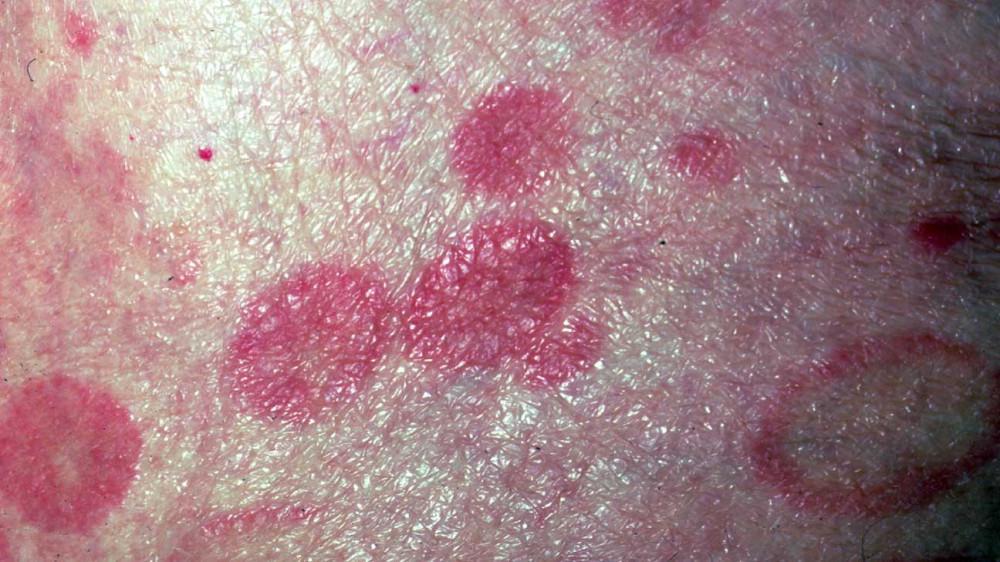
Wczesna diagnoza chłoniaków skóry jest kluczowa dla skutecznego leczenia. Im szybciej zostanie zdiagnozowany i rozpocznie się terapia, tym lepsze będą rokowania dla pacjenta. Wczesne rozpoznanie pozwala na zastosowanie skuteczniejszych metod leczenia, co może znacząco poprawić jakość życia i szanse na wyleczenie.
C. Częstość występowania i grupy ryzyka
Chłoniaki skóry występują stosunkowo rzadko w porównaniu do innych nowotworów skóry, ale mogą dotyczyć ludzi w różnym wieku. Istnieją pewne grupy ryzyka, takie jak osoby z obniżoną odpornością, zakażone wirusem HIV, z chorobami autoimmunologicznymi, a także osoby korzystające z immunosupresyjnej terapii. W tych grupach ryzyka odpowiednia świadomość i monitorowanie stanu skóry są kluczowe dla wczesnego wykrycia chłoniaków skóry.
II. Chłoniaki T-komórkowe
A. Mycosis fungoides
Mycosis fungoides jest jednym z najczęstszych chłoniaków skóry, będącym formą chłoniaka T-komórkowego. Charakteryzuje się przewlekłym przebiegiem i pojawia się najczęściej u dorosłych. Objawia się zmianami skórnymi w postaci plam, grudek lub guzków, które często są trudne do zdiagnozowania w początkowej fazie. Mycosis fungoides może stopniowo postępować i ewoluować do bardziej zaawansowanych postaci, dlatego wczesne rozpoznanie i leczenie są istotne dla kontroli choroby.
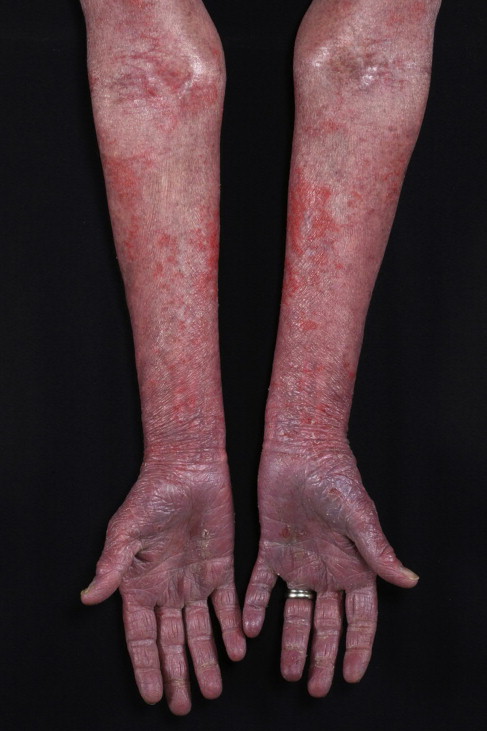
B. Zespół Sézary’ego
Zespół Sézary’ego jest rzadszą, ale bardziej agresywną postacią chłoniaka T-komórkowego. Manifestuje się jako rozległe zmiany na skórze, które mogą obejmować czerwone, swędzące plamy, łuszczenie się skóry oraz świąd. W Zespole Sézary’ego obecne są atypowe komórki T-uchodzące do krwi obwodowej, co powoduje dodatkowo objawy ogólne takie jak gorączka, spadek masy ciała oraz osłabienie. Leczenie Zespołu Sézary’ego jest bardziej agresywne niż w przypadku Mycosis fungoides, a monitorowanie pacjenta odgrywa kluczową rolę w śledzeniu ewolucji choroby. Wczesna diagnoza i leczenie są kluczowe dla poprawy rokowań pacjenta.
III. Chłoniaki B-komórkowe
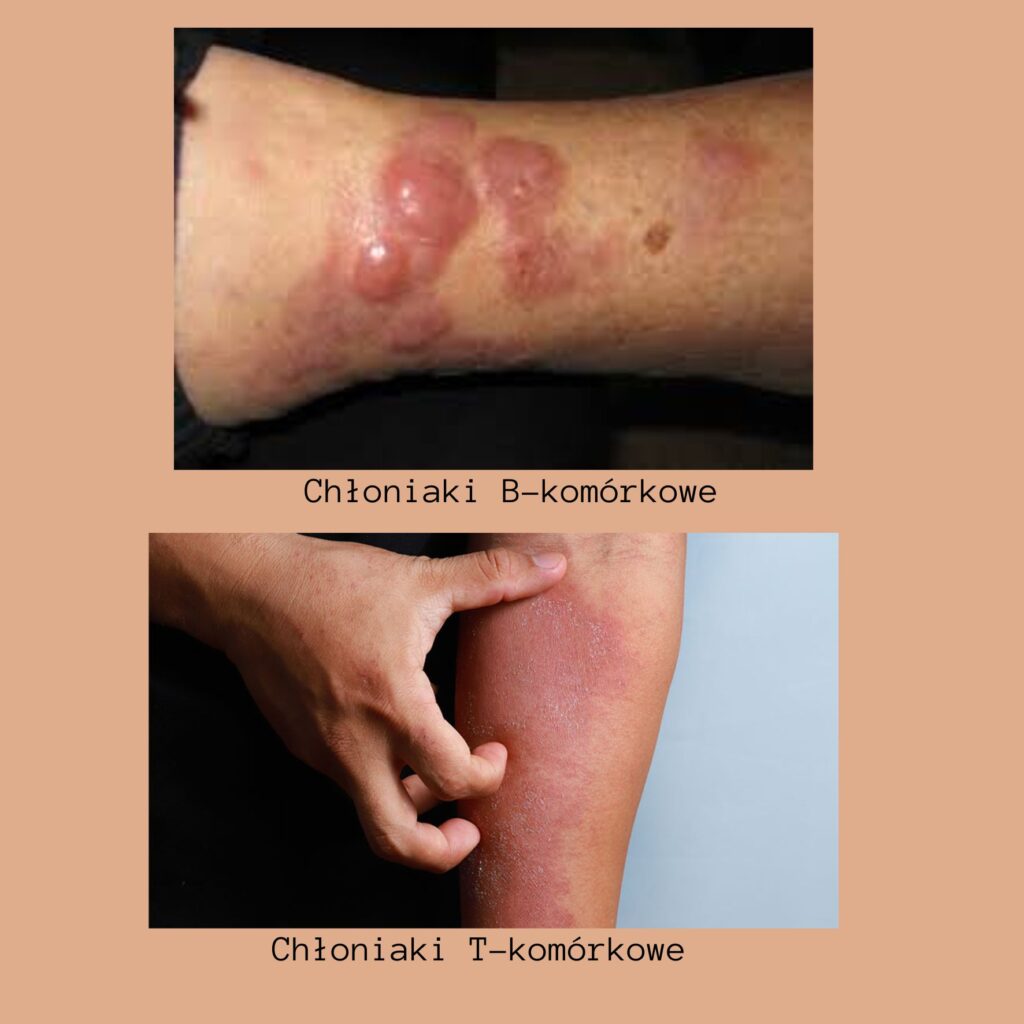
A. Pierwotne chłoniaki skóry B-komórkowe
Pierwotne chłoniaki skóry B-komórkowe to rzadkie nowotwory, które rozwijają się w komórkach B-limfocytów w skórze. Mogą występować jako pojedyncze zmiany skórne lub jako manifestacja objawów ogólnych. Często są związane z przewlekłymi stanami zapalnymi skóry, takimi jak łuszczyca lub zapalenie skórno-mięśniowe. Wczesne rozpoznanie jest ważne, aby umożliwić skuteczne leczenie i kontrolę choroby.
B. Chłoniak z dużych komórek B typu noga
Chłoniak z dużych komórek B typu noga, znany również jako limfoma pierwotna skóry z dużych komórek B typu noga, to rzadki chłoniak skóry, który rozwija się w komórkach B-limfocytów. Charakteryzuje się obecnością guzków lub guzów na skórze, często w okolicach nóg. Może być związany z infekcją wirusem Epsteina-Barr lub zjawiskiem immunosupresji. Podobnie jak inne chłoniaki skóry, wczesne wykrycie i leczenie są kluczowe dla poprawy rokowań pacjenta.
W przypadku zarówno chłoniaków T-komórkowych, jak i chłoniaków B-komórkowych skóry, istotne jest konsultowanie się z lekarzem specjalistą skóry (dermatologiem) w przypadku jakichkolwiek podejrzeń lub niepokojących zmian na skórze. Dermatolog może zlecić odpowiednie badania diagnostyczne, takie jak biopsja skóry lub badania krwi, i zaplanować odpowiednie leczenie, w zależności od typu chłoniaka skóry i jego zaawansowania.
IV. Objawy Chłoniaków Skóry
A. Wczesne objawy
Wczesne objawy chłoniaków skóry mogą obejmować pojawienie się guzków lub guzów na skórze, zaczerwienień, świądu lub bólu w okolicach zmian skórnych. Możliwe jest także wystąpienie stanu zapalnego skóry, takiego jak rumień, oraz utrzymujące się zmiany, które nie reagują na leczenie miejscowe.
B. Zaawansowane objawy
Zaawansowane objawy chłoniaków skóry mogą objawiać się przez powiększenie węzłów chłonnych, utratę wagi, zmęczenie, a także nasilenie się zmian skórnych, takie jak rozległe nacieki, owrzodzenia skóry, lub rozprzestrzenienie się zmian poza skórę.
C. Różnice w objawach między typami chłoniaków
Istnieją różnice w objawach między różnymi typami chłoniaków skóry. Na przykład, chłoniaki B-komórkowe mogą częściej objawiać się jako pojedyncze guzy lub zmiany skórne, podczas gdy chłoniaki T-komórkowe mogą prowadzić do rozległych zmian skórnych i infiltracji skóry przez komórki nowotworowe. Różnice te wynikają z odmiennych właściwości biologicznych i zachowań poszczególnych typów chłoniaków.
Te objawy wymagają uwagi specjalisty, dlatego ważne jest skonsultowanie się z lekarzem w przypadku jakichkolwiek podejrzeń lub zmian na skórze, aby mogły zostać podjęte odpowiednie kroki diagnostyczne i lecznicze.
V. Przyczyny i Czynniki Ryzyka
A. Genetyczne predyspozycje
Istnieją badania sugerujące, że predyspozycje genetyczne mogą odgrywać rolę w rozwoju chłoniaków skóry. Osoby mające historię rodzinnych przypadków chłoniaków lub innych chorób układu limfatycznego mogą mieć większe ryzyko rozwoju chłoniaków skóry.
B. Wpływ środowiska
Niektóre czynniki środowiskowe, takie jak ekspozycja na promieniowanie UV, substancje chemiczne zawarte w produktach kosmetycznych, a także zakażenia wirusowe (np. wirus Epsteina-Barr) mogą mieć wpływ na rozwój chłoniaków skóry.
C. Czynniki immunologiczne
Osłabienie układu odpornościowego oraz czynniki immunologiczne mogą być związane z występowaniem chłoniaków skóry. Osoby z obniżoną odpornością, takie jak pacjenci po przeszczepach narządów, chorujący na HIV lub osoby przyjmujące leki immunosupresyjne, mogą mieć zwiększone ryzyko rozwoju chłoniaków skóry.
VI. Metody Diagnostyczne
A. Biopsja skóry
Biopsja skóry jest procedurą diagnostyczną polegającą na pobraniu próbki tkanki skórnej w celu analizy histopatologicznej. Podczas biopsji lekarz usuwa niewielki fragment zmiany skórnej, który zostaje następnie poddany badaniu mikroskopowemu. Ten szczegółowy test pozwala określić rodzaj chłoniaka skóry oraz stopień złośliwości komórek nowotworowych.
B. Badania krwi
Badania krwi są ważnym elementem diagnostyki chłoniaków skóry. Analiza morfologii krwi obwodowej może ujawnić obecność nieprawidłowości związanych z chłoniakami, takie jak leukocytoza lub limfocytoza. Dodatkowo, ocena wskaźników nowotworowych w krwi, np. stężenie LDH (dehydrogenaza mlekowa), może dostarczyć dodatkowych informacji diagnostycznych.
C. Obrazowanie (CT, MRI)
Badania obrazowe, takie jak tomografia komputerowa (CT) i rezonans magnetyczny (MRI), są stosowane do oceny obszarów skóry oraz narządów wewnętrznych w poszukiwaniu przerzutów chłoniaków skóry. Te zaawansowane techniki obrazowania pozwalają lekarzom dokładniej ocenić rozprzestrzenianie się nowotworu i jego wpływ na otaczające tkanki.
Prawidłowe wykorzystanie tych metod diagnostycznych pozwala na dokładne określenie rodzaju chłoniaka skóry, stopnia zaawansowania choroby oraz określenie optymalnego planu leczenia. Współpraca z doświadczonym zespołem medycznym oraz regularne monitorowanie są kluczowe dla skutecznego zarządzania chłoniakami skóry.
VII. Proces Diagnostyczny
A. Krok po kroku od podejrzenia do potwierdzenia diagnozy
Proces diagnostyczny dla chłoniaków skóry obejmuje kilka kroków. Na początku lekarz prowadzący przeprowadza wywiad medyczny i przeprowadza badanie fizykalne, oceniając zmiany skórne. W przypadku podejrzenia chłoniaka skóry, pierwszym krokiem jest zazwyczaj biopsja skóry, która polega na pobraniu fragmentu zmiany skórnej celem badania histopatologicznego. Wyniki biopsji są następnie analizowane przez patologa, który potwierdza diagnozę chłoniaka skóry i określa jego rodzaj. Po potwierdzeniu diagnozy, lekarz decyduje o dalszych etapach diagnostyki, takich jak badania krwi i obrazowanie, które pozwalają ocenić stopień zaawansowania choroby.
B. Rola multidyscyplinarnego zespołu medycznego
W przypadku chłoniaków skóry, skuteczna opieka wymaga współpracy wielu specjalistów medycznych. Multidyscyplinarny zespół medyczny składa się z lekarzy różnych specjalizacji, takich jak dermatolog, onkolog, patolog, radiolog, hematolog, chirurg i inni. Współpraca między tymi specjalistami jest kluczowa w celu ustalenia ostatecznej diagnozy, planowania leczenia i monitorowania postępów. Drobiazgowa ocena kliniczna i integracja różnych wyników badań prowadzi do lepszej opieki nad pacjentem i optymalizacji wyników terapeutycznych.
Systematyczne postępowanie w procesie diagnostycznym i skonsolidowane podejście zaangażowanych specjalistów medycznych są niezbędne dla skutecznego zarządzania pacjentami z chłoniakami skóry. Taki multidyscyplinarny zespół medyczny gwarantuje kompleksową opiekę pacjentowi, uwzględniając różnorodne aspekty diagnostyki i leczenia tej choroby.
Oto rozszerzone informacje na temat leczenia miejscowego chłoniaków skóry przy użyciu kortykosteroidów i fototerapii:
VIII. Leczenie Miejscowe
A. Kortykosteroidy
Kortykosteroidy są jednym z podstawowych leków stosowanych miejscowo w leczeniu chłoniaków skóry. Preparaty kortykosteroidowe w postaci maści, kremów lub żeli mogą być stosowane bezpośrednio na zmianach skórnych w celu zmniejszenia stanu zapalnego, łagodzenia świądu, a także stłumienia nadmiernej proliferacji komórek nowotworowych. Kortykosteroidy działają poprzez ograniczenie reakcji zapalnych skóry i mają działanie immunosupresyjne, co może przynieść ulgę pacjentom z chłoniakami skóry.
B. Fototerapia

Fototerapia to terapeutyczne wykorzystanie promieniowania świetlnego w leczeniu chłoniaków skóry. Techniki fototerapeutyczne, takie jak PUVA (fototerapia skojarzona z psoralenem i promieniowaniem ultrafioletowym A) lub UVB (promieniowanie ultrafioletowe B), mają właściwości immunomodulujące i przeciwwzapalne. Promieniowanie UV jest skuteczne w hamowaniu nadmiernej proliferacji komórek nowotworowych oraz regulowaniu odpowiedzi immunologicznej organizmu. Fototerapia może być stosowana jako terapia pierwszego rzutu lub jako uzupełnienie innych metod leczenia chłoniaków skóry.
Leczenie miejscowe kortykosteroidami i fototerapia są efektywnymi opcjami terapeutycznymi w przypadku chłoniaków skóry. Każda z tych metod ma swoje indywidualne zastosowania i korzyści, dlatego zawsze ważne jest ustalenie optymalnego planu leczenia we współpracy z lekarzem specjalistą. Skuteczna terapia miejscowa może przynieść ulgę pacjentom, poprawić objawy kliniczne oraz jakość życia.
IX. Leczenie Systemowe
A. Chemioterapia
Chemioterapia jest jedną z głównych metod leczenia systemowego chłoniaków skóry, polegającą na podawaniu leków przeciwnowotworowych, które mają na celu niszczenie komórek nowotworowych. W przypadku zaawansowanej choroby, gdy guzy skórne są rozległe lub występują zmiany w węzłach chłonnych, chemioterapia może być konieczna do kontrolowania choroby i zmniejszenia objawów. Leki stosowane w chemioterapii mogą być podawane doustnie, dożylnie lub metodą zastrzyków.
B. Immunoterapia
Immunoterapia, zwana także terapią biologiczną, wykorzystuje naturalne mechanizmy obronne organizmu do zwalczania nowotworów. W przypadku chłoniaków skóry, leki immunomodulujące mogą być stosowane w celu aktywacji układu odpornościowego w celu zwalczania komórek nowotworowych. Przykładem leku stosowanego w immunoterapii chłoniaków skóry jest interferon alfa, który ma właściwości immunostymulujące.
C. Terapie celowane
Terapie celowane to innowacyjne leki, które działają selektywnie na określone białka lub szlaki sygnałowe odpowiedzialne za wzrost i rozwój komórek nowotworowych. W przypadku chłoniaków skóry, terapie celowane mogą obejmować leki mające na celu blokowanie szlaków sygnałowych, takich jak inhibitory kinazy tyrozynowej (np. imatynib), czy leki blokujące receptory komórkowe (np. pembrolizumab). Dzięki precyzyjnemu działaniu, terapie celowane mogą być bardziej skuteczne i mniej toksyczne dla pacjentów w porównaniu do tradycyjnej chemioterapii.
X. Nowe i Eksperymentalne Terapie
A. Przełomowe badania i innowacyjne podejścia
W dziedzinie leczenia chłoniaków skóry prowadzone są ciągłe badania nad nowymi terapiami i innowacyjnymi podejściami mającymi na celu poprawę skuteczności i bezpieczeństwa terapii. Przełomowe badania kliniczne obejmują działania mające na celu odkrycie nowych leków, identyfikację nowych celów terapeutycznych oraz testowanie nowych kombinacji terapeutycznych.
Innowacyjne podejścia terapeutyczne w leczeniu chłoniaków skóry mogą obejmować zastosowanie terapii genowej, nanotechnologii czy terapii komórkowej, takich jak terapia CAR-T. Terapie genowe mają na celu modyfikację genów komórek układu odpornościowego w celu lepszej eliminacji komórek nowotworowych. Nanotechnologia może być wykorzystana do dostarczania leków bezpośrednio do komórek nowotworowych, co zwiększa skuteczność leczenia. Terapia CAR-T, polegająca na modyfikacji komórek T w laboratorium, aby były one bardziej skuteczne w niszczeniu komórek nowotworowych, jest również obiecującą metodą w leczeniu chłoniaków skóry.
Ponadto, badania nad terapiami ukierunkowanymi na obniżenie toksyczności leków, zwiększenie skuteczności terapeutycznej oraz personalizację leczenia na podstawie indywidualnego profilu genetycznego pacjenta stanowią obszary intensywnych badań w walce z chłoniakami skóry. Rozwój technologii biomedycznych i coraz głębsze zrozumienie biologii chłoniaków skóry otwierają nowe perspektywy terapeutyczne, które mogą doprowadzić do znaczących postępów w leczeniu tej choroby.
XI. Życie z Chłoniakiem Skóry
A. Wsparcie psychologiczne i emocjonalne
Osoby cierpiące na chłoniaki skóry mogą doświadczać silnych emocji, takich jak lęk, depresja, poczucie izolacji czy frustracja związana z chorobą. Dlatego ważne jest zapewnienie wsparcia psychologicznego i emocjonalnego pacjentom oraz ich rodzinom. Może to obejmować udział w grupach wsparcia, terapię indywidualną, poradnictwo psychologiczne czy wsparcie terapeutów działających na rzecz osób cierpiących na nowotwory.
B. Zmiany stylu życia
Zmiany stylu życia mogą pomóc pacjentom z chłoniakiem skóry w radzeniu sobie z chorobą oraz poprawie jakości życia. Zdrowa dieta, regularna aktywność fizyczna, wystarczająca ilość snu oraz unikanie czynników ryzyka, takich jak palenie papierosów czy nadmierna ekspozycja na promieniowanie UV, mogą wspomagać funkcjonowanie organizmu i wpływać pozytywnie na przebieg choroby.

C. Monitorowanie i regularne kontrole
Osoby cierpiące na chłoniaki skóry powinny regularnie poddawać się monitorowaniu i kontrolom lekarskim. Regularne wizyty u specjalistów oraz wykonywanie zaleconych badań diagnostycznych pomaga w wczesnym wykrywaniu ewentualnych nawrotów choroby czy innych powikłań. Monitorowanie pozwala również lekarzom na śledzenie postępu terapii oraz dostosowywanie planu leczenia do indywidualnych potrzeb pacjenta.
XII. Profilaktyka i Wczesne Wykrywanie Chłoniaków Skóry
A. Środki zapobiegawcze
Choć chłoniaki skóry często są trudne do zapobiegnięcia, istnieją pewne środki, które mogą pomóc zmniejszyć ryzyko zachorowania. Do środków zapobiegawczych należy unikanie nadmiernego narażenia na promieniowanie UV, regularne stosowanie kremów z filtrem przeciwsłonecznym, unikanie palenia papierosów oraz ograniczenie kontaktu z substancjami chemicznymi mogącymi drażnić skórę.
B. Znaczenie samobadania skóry
Samobadanie skóry odgrywa kluczową rolę w wczesnym wykrywaniu zmian skórnych i potencjalnych objawów chłoniaków skóry. Pacjenci powinni regularnie kontrolować swoją skórę, zwracając uwagę na zmiany: nowe znamiona, zmiany w kształcie, kolorze, wielkości czy teksturze skóry. W przypadku zaobserwowania podejrzanych zmian, należy jak najszybciej skonsultować się z dermatologiem.
C. Regularne wizyty kontrolne u dermatologa
Regularne wizyty kontrolne u dermatologa są kluczowe w profilaktyce i wczesnym wykrywaniu chłoniaków skóry. Dermatolodzy są wyspecjalizowani w diagnostyce i leczeniu chorób skórnych, dlatego regularne wizyty u specjalisty pozwalają na wczesne wykrycie ewentualnych zmian skórnych, w tym chłoniaków skóry. Regularne badania dermatologiczne mogą pomóc w szybkim rozpoznawaniu zmian nowotworowych oraz w skutecznym reagowaniu na nie.
XIII. Podsumowanie
A. Kluczowe informacje o chłoniakach skóry
Chłoniaki skóry to rodzaj nowotworu złośliwego, który rozwija się w komórkach układu chłonnego skóry. Objawia się on zmianami skórnymi, takimi jak grudki, guzki, plamy czy owrzodzenia. Chłoniaki skóry mogą być podzielone na różne podtypy, co może mieć wpływ na plan leczenia i rokowanie pacjenta.
B. Znaczenie kompleksowego podejścia do leczenia
Leczenie chłoniaków skóry wymaga kompleksowego podejścia, które uwzględnia zarówno terapię miejscową, jak i systemową. W zależności od rodzaju chłoniaka skóry oraz zaawansowania choroby, podejście terapeutyczne może obejmować leczenie farmakologiczne, terapię światłem, radioterapię czy chirurgię. Ważne jest także monitorowanie postępu leczenia i dostosowywanie planu terapeutycznego do indywidualnych potrzeb pacjenta.
C. Rola pacjenta w procesie leczenia
Pacjent odgrywa kluczową rolę w procesie leczenia chłoniaków skóry poprzez aktywne uczestnictwo w terapii oraz ścisłą współpracę z zespołem medycznym. Pacjent powinien regularnie informować lekarza o wszelkich objawach czy zmianach w samopoczuciu, przestrzegać zaleceń lekarskich dotyczących terapii oraz dbać o swoje zdrowie poprzez zdrowy styl życia. Pacjent może uczestniczyć w procesie podejmowania decyzji dotyczących leczenia i wyrażać swoje obawy czy preferencje terapeutyczne, co może przyczynić się do skutecznego leczenia choroby.
Podsumowując, chłoniaki skóry stanowią istotne wyzwanie diagnostyczne i terapeutyczne, wymagające kompleksowego podejścia do leczenia i ścisłej współpracy między pacjentem a zespołem medycznym. Kluczowe jest zrozumienie informacji dotyczących chłoniaków skóry, udział pacjenta w procesie leczenia oraz wspólne podejmowanie decyzji terapeutycznych prowadzących do poprawy stanu zdrowia i jakości życia. Współpraca i zaangażowanie pacjenta mogą przyczynić się do skutecznego radzenia sobie z chorobą oraz poprawy rokowań pacjenta.
XIV. Najczęściej Zadawane Pytania (FAQ)
A. Czy chłoniaki skóry są uleczalne?
Wiele chłoniaków skóry można leczyć skutecznie i osiągnąć całkowite wyleczenie. Jednakże, szansa na wyleczenie zależy od rodzaju chłoniaka skóry, zaawansowania choroby oraz stanu ogólnego pacjenta. Wczesne wykrycie i szybkie leczenie znacznie zwiększają szansę na wyleczenie.
B. Jakie są najnowsze osiągnięcia w leczeniu chłoniaków skóry?
W ostatnich latach znacznie poprawiła się skuteczność leczenia chłoniaków skóry dzięki zastosowaniu nowych terapii farmakologicznych, takich jak inhibitory kinazy białkowej B, immunomodulatory czy terapia komórkowa CAR-T. Istnieją również nowe metody radioterapii i terapii światłowej, które mogą poprawić skuteczność leczenia.
C. Jakie badania są potrzebne do postawienia diagnozy?
Do postawienia diagnozy chłoniaka skóry często wykonywane są badania histopatologiczne pobranych wycinków skóry. Mogą też być wykonane badania obrazowe, takie jak tomografia komputerowa, rezonans magnetyczny czy badania ultrasonograficzne. W niektórych przypadkach wymagane jest wykonanie badań krwi, w tym morfologii krwi i badania poziomu LDH.
D. Czy chłoniaki skóry mogą się rozprzestrzeniać na inne części ciała?
Tak, chłoniaki skóry mogą przenosić się do innych części ciała poprzez układ chłonny i krwionośny. Rozprzestrzenienie się choroby zależy od zaawansowania, rodzaju chłoniaka skóry i czynników związanych ze zdrowiem pacjenta.
E. Jakie są długoterminowe rokowania dla pacjentów z chłoniakami skóry?
Długoterminowe rokowania dla pacjentów z chłoniakami skóry zależą od wielu czynników, takich jak rodzaj chłoniaka skóry, stadium choroby, wiek i stan ogólny pacjenta. Dla wielu pacjentów z chłoniakami skóry, szczególnie z wczesnym stadium choroby, rokowania są bardzo dobre. Jednakże, w przypadku zaawansowanej choroby rokowania są mniej korzystne, co podkreśla wagę wczesnej diagnostyki i szybkiego podjęcia leczenia.