I. Wprowadzenie do Aspergilozy
A. Definicja Aspergilozy
Aspergiloza to grupa chorób wywoływanych przez grzyby z rodzaju Aspergillus. Aspergillus jest rodzajem pleśni występującej powszechnie w środowisku, takim jak gleba, rośliny, kompost czy powietrze. Grzyby te mogą skolonizować organizm człowieka i wywołać zakażenie, zwane aspergilozą.
Aspergiloza może dotyczyć różnych narządów i układów w organizmie. Najczęściej dotyczy układu oddechowego, ale może również wpływać na skórę, oczy, uszy, układ nerwowy czy narządy wewnętrzne.
B. Historia odkrycia

Aspergillus został po raz pierwszy opisany przez włoskiego lekarza i naukowca P.A. Micheli w XVIII wieku. To on zauważył i opisał charakterystyczną strukturę grzyba, przypominającą pędzel do sprinklery używany w Kościele Katolickim podczas obrzędów. Stąd nazwa „Aspergillus” pochodzi od łacińskiego słowa oznaczającego „przędzić”.
Od tego czasu Aspergillus stał się dobrze zbadanym rodzajem grzybów, a aspergiloza stała się coraz bardziej zidentyfikowanym problemem zdrowotnym. Badania nad Aspergillus kontynuowane są do dzisiaj w celu lepszego zrozumienia chorób, jakie te grzyby mogą wywołać i znalezienia bardziej skutecznych metod diagnostyki i leczenia aspergilozy.
II. Etiologia Aspergilozy
A. Aspergillus: Charakterystyka grzyba
Aspergillus to rodzaj grzybów należących do klasy Eurotiomycetes. Charakteryzują się one m.in. tym, że posiadają struktury przetrwalnikowe, które są grzybniami i zarodnikami. Grzyby te mogą rosnąć w różnych środowiskach, takich jak gleba, rośliny, kompost, żywność czy budynki.
Aspergillus ma wygląd charakterystyczny dla pleśni – wykształcają się na nim delikatne, włókniste struktury z kapeluszem, które przypominają kształtem parasol. Jednak zależnie od gatunku, struktura ta może się różnić, a zarodniki mogą przybierać różne kolory – zwykle są one zielonkawe, żółtawe lub brunatne.
Rodzaj Aspergillus zawiera ponad 200 gatunków, ale nie wszystkie z nich są zdolne do zakażania człowieka. Niektóre gatunki mają większe znaczenie medyczne niż inne, na przykład Aspergillus fumigatus, Aspergillus flavus, Aspergillus niger, Aspergillus terreus. Wiele z tych gatunków występuje w naturalnym środowisku, ale mogą także infekować organizmy człowieka i zwierząt.
B. Czynniki ryzyka zakażenia
Aspergiloza to choroba zakaźna, której ryzyko wystąpienia zależy od wielu czynników, w tym od stanu zdrowia i ekspozycji na grzyby Aspergillus. Wyróżnia się kilka czynników ryzyka zakażenia aspergilozą, takich jak:
- Obniżenie odporności organizmu: Osoby z osłabionym układem odpornościowym są bardziej podatne na zakażenia Aspergillus. Należą do nich osoby z HIV/AIDS, pacjenci po przeszczepach organów, osoby z nowotworami, biorące leki immunosupresyjne lub steroidy.
- Kontakt z zarodnikami Aspergillus: Istotnym czynnikiem ryzyka jest wystawienie na zarodniki Aspergillus w środowisku, takie jak powietrze, gleba, rośliny czy żywność. Dawcy organów, pacjenci hospitalizowani, rolnicy czy osoby pracujące w przemyśle rolniczym mogą być szczególnie narażone na ekspozycję.
- Przewlekłe choroby płuc: Osoby z przewlekłą obturacyjną chorobą płuc (POChP) lub astmą mogą mieć większe ryzyko infekcji Aspergillus, zwłaszcza jeśli mają osłabiony układ odpornościowy.
- Urazy i zabiegi operacyjne w klatce piersiowej: Osoby, które mają uszkodzenia klatki piersiowej lub przeszły zabiegi chirurgiczne w tym obszarze, mogą być bardziej podatne na infekcje Aspergillus.
- Zaburzenia immunologiczne: Pacjenci z niektórymi rodzajami zaburzeń immunologicznych, takimi jak złośliwe choroby nowotworowe, toczeń rumieniowaty układowy czy choroby autoimmunologiczne, są bardziej narażeni na zakażenie Aspergillus.
- Farmakoterapia i terapie medyczne: Osoby przyjmujące długotrwałą farmakoterapię, taką jak kortykosteroidy, chemioterapia czy immunosupresyjne leki mogą mieć osłabiony układ odpornościowy, co zwiększa ryzyko zakażenia Aspergillus.
Warto zwrócić uwagę, że czynniki ryzyka aspergilozy mogą się różnić w zależności od rodzaju choroby aspergilowej i jej lokalizacji w organizmie. Nadużywanie alkoholu, niedożywienie, niewydolność nerek, cukrzyca czy schorzenia układu oddechowego mogą również zwiększać ryzyko infekcji Aspergillus. Ważne jest, aby znać swoje czynniki ryzyka i zachować odpowiednią ostrożność w celu minimalizacji ryzyka zakażenia aspergilozą.
III. Objawy i Diagnostyka Aspergilozy
A. Typowe objawy Aspergilozy
Objawy aspergilozy mogą się różnić w zależności od lokalizacji infekcji. Istnieje kilka form aspergilozy, z których najczęstsze to:
- Aspergilowe zapalenie oskrzeli: Charakteryzuje się nawracającymi kaszlem, często z plwociną krwistą lub plwociną z plamkami krwi. Może wystąpić również duszność, ból w klatce piersiowej oraz ogólne osłabienie.
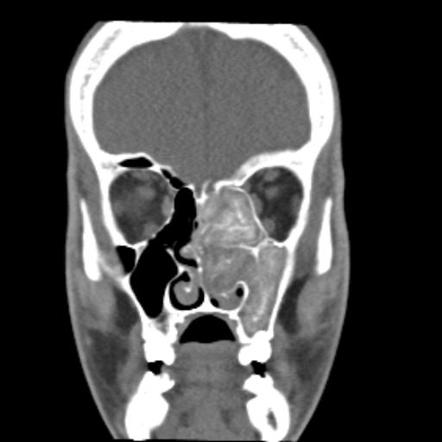
- Aspergilowe zapalenie zatok: Objawia się przewlekłymi dolegliwościami zatok, takimi jak ból głowy, zatoki zaczopowane, utrata węchu, wyciek z nosa oraz uczucie pełności w okolicy twarzy.
- Inwazyjna aspergilowa choroba: Jest to poważna postać infekcji, która może rozprzestrzeniać się do różnych narządów, takich jak płuca, mózg, wątroba czy nerki. Objawy są bardziej ogólne i obejmują gorączkę, dreszcze, złe samopoczucie, duszność, kaszel, bóle mięśniowe, biegunkę, wymioty oraz utratę wagi.
Często jednak objawy aspergilozy mogą być mylone z innymi chorobami, a sama inwazyjna aspergilowa choroba może być trudna do zdiagnozowania. Dlatego ważne jest przeprowadzenie odpowiednich badań diagnostycznych.
B. Metody diagnostyczne: badania laboratoryjne, obrazowanie
- Badania laboratoryjne:
- Analiza plwociny: Może ujawnić obecność zarodników Aspergillus lub innych wskaźników infekcji.
- Krew: Badanie poziomu białka C-reaktywnego (CRP) i prokalcytoniny może pomóc w ocenie obecności stanu zapalnego.
- Biopsja: Pobranie próbki tkanki dla badania histopatologicznego może dostarczyć informacji na temat obecności grzyba Aspergillus.
- Obrazowanie:
- Rentgen klatki piersiowej: Może ujawnić zmiany w płucach związane z infekcją Aspergillus.
- Tomografia komputerowa (TK): Jest bardziej szczegółową metodą obrazowania, która może dostarczyć bardziej dokładne informacje na temat zmian w narządach, takich jak płuca czy zatoki.
Dodatkowo, inne testy mogą być stosowane w zależności od specyficznych objawów i lokalizacji infekcji. Należy jednak pamiętać, że diagnostyka aspergilozy może być trudna i wymagać specjalistycznej wiedzy i doświadczenia, dlatego ważne jest skonsultowanie się z lekarzem w celu odpowiedniej diagnozy i leczenia.
IV. Rodzaje Aspergilozy
A. Aspergiloza płucna
Aspergiloza płucna to rodzaj infekcji spowodowanej przez grzyb Aspergillus, który atakuje płuca. Objawy mogą obejmować kaszel, duszność, ból w klatce piersiowej, plwocinę z plamkami krwi oraz gorączkę. Aspergiloza płucna może skutkować poważnymi powikłaniami, zwłaszcza u osób z osłabionym układem immunologicznym. Diagnoza opiera się na badaniach obrazowych, takich jak rentgen klatki piersiowej i tomografia komputerowa (TK), oraz na badaniach laboratoryjnych, np. analizie plwociny.
B. Aspergiloza układu nerwowego
Aspergiloza układu nerwowego to rzadki rodzaj infekcji, w której grzyb Aspergillus atakuje ośrodkowy układ nerwowy, w tym mózg i rdzeń kręgowy. Objawy mogą obejmować bóle głowy, nudności, wymioty, zaburzenia widzenia, drgawki oraz zmiany w zachowaniu. Diagnoza aspergilozy układu nerwowego wymaga zazwyczaj badań obrazowych, takich jak rezonans magnetyczny (MRI) oraz badania płynu mózgowo-rdzeniowego.
C. Aspergiloza skórna
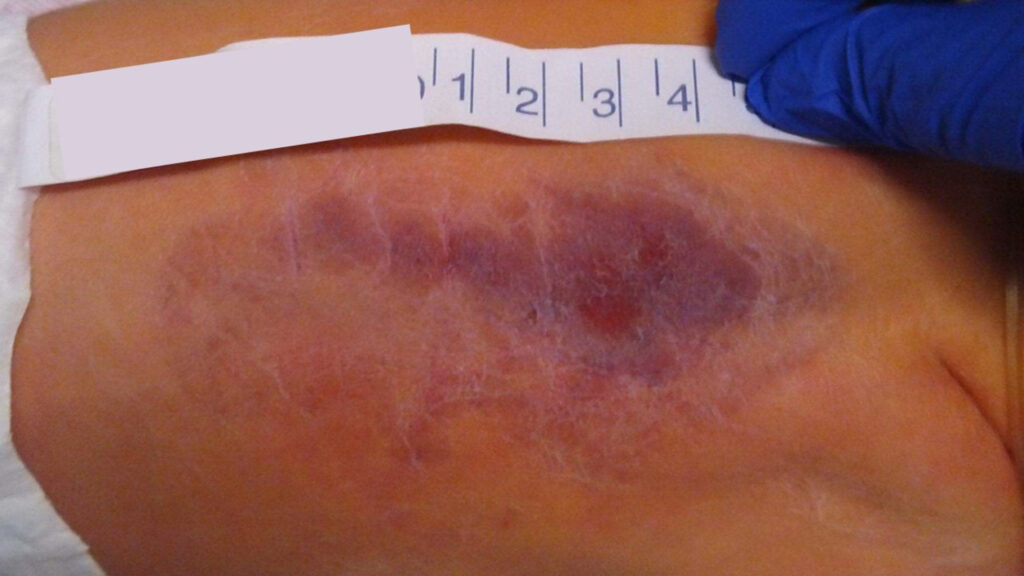
Aspergiloza skórna to infekcja skóry wywołana przez grzyba Aspergillus. Może manifestować się jako grudki, pęcherze, owrzodzenia lub zmiany barwnikowe na skórze. Często występuje u osób z uszkodzonymi obronnie funkcjami skóry, takich jak oparzenia, rany chirurgiczne czy ukłucia igłami. Diagnoza aspergilozy skórnej opiera się na badaniu klinicznym oraz ewentualnie na pobraniu próbki skóry do analizy laboratoryjnej.
W przypadku podejrzenia aspergilozy w jakiejkolwiek postaci, ważne jest szybkie zdiagnozowanie i wdrożenie odpowiedniego leczenia, aby zapobiec powikłaniom i poprawić rokowania pacjenta. Regularne badania kontrolne i współpraca z lekarzem są kluczowe dla skutecznego zarządzania asperglozą.
V. Rozpowszechnienie Aspergilozy
A. Globalne statystyki zachorowań
Aspergiloza jest szeroko rozpowszechnioną chorobą, występującą na całym świecie. Dane dotyczące jej rozpowszechnienia są jednak ograniczone, ponieważ wiele przypadków może być nierozpoznanych lub nieraportowanych. Niemniej jednak, szacuje się, że aspergiloza jest jedną z najczęstszych grzybiczych infekcji u ludzi.
Wśród osób z osłabionym układem immunologicznym, takich jak pacjenci z niedoborami odporności, transplantowani biorcy narządów lub osoby zakażone wirusem HIV, ryzyko rozwoju aspergilozy jest znacznie większe. W tych grupach pacjentów aspergiloza może stanowić poważne zagrożenie dla zdrowia i życia.
B. Trendy rozwoju choroby
Choć dane na temat trendów rozwoju aspergilozy są ograniczone, istnieje kilka czynników, które mogą wpływać na częstość występowania i rozwoju choroby. W ostatnich latach zauważono zwiększoną częstotliwość występowania grzybów Aspergillus u osób z osłabionym układem immunologicznym, głównie z powodu rozwoju stanów chorobowych takich jak AIDS, nowotwory, chemioterapia, immunosupresja po przeszczepie narządu oraz stosowanie leków immunosupresyjnych.
Dodatkowo, wzrost liczby pacjentów z przewlekłymi chorobami płuc, takimi jak mukowiscydoza czy rozedma płuc, może również wiązać się z większym ryzykiem rozwoju aspergilozy płucnej.
Mimo że konkretne trendy rozwoju aspergilozy wymagają dalszych badań, istotne jest zrozumienie, że choroba ta może wystąpić u różnych grup pacjentów i może prowadzić do poważnych powikłań. Ważne jest również ciągłe monitorowanie i właściwa profilaktyka u osób ze zwiększonym ryzykiem, aby uniknąć zakażenia grzybem Aspergillus.
VI. Profilaktyka Aspergilozy
A. Środki zapobiegawcze w środowisku
Zapobieganie rozwojowi aspergilozy w środowisku może pomóc w minimalizowaniu ryzyka zakażenia grzybem Aspergillus. Niektóre środki zapobiegawcze obejmują:
- Kontrola wilgotności: Grzyb Aspergillus jest szczególnie przystosowany do rozwoju w wilgotnych środowiskach, dlatego kontrola wilgotności wewnątrz pomieszczeń jest kluczowa. Należy unikać nadmiernego wilgotnienia, zwłaszcza w miejscach takich jak łazienki, piwnice czy magazyny.
- Wentylacja: Dobra wentylacja pomaga utrzymać świeże powietrze i zapewnia lepsze usuwanie wilgoci. Wydolne systemy wentylacyjne i klimatyzacyjne mogą pomóc w zapobieganiu zbieraniu się wilgoci oraz rozprzestrzenianiu się grzybów.
- Czyszczenie i utrzymanie czystości: Regularne czyszczenie pomieszczeń, usuwanie śmieci oraz utrzymanie czystości i porządku pomaga ograniczyć ilość pyłów i potencjalnie zanieczyszczonych powierzchni, gdzie grzyby mogą się rozwijać.
B. Profilaktyka u pacjentów podatnych na infekcję
Dla pacjentów o zwiększonym ryzyku rozwoju aspergilozy istnieją konkretne środki profilaktyczne mające na celu zmniejszenie ryzyka zakażenia grzybem Aspergillus. Należy do nich:
- Higiena osobista: Poza ogólnymi zaleceniami dotyczącymi higieny, podkreśla się konieczność unikania kontaktu ze źródłami grzybów, takimi jak pleśń, obniżanie ryzyka zanieczyszczenia oraz utrzymywanie zdrowej skóry i błon śluzowych.
- Profilaktyka farmakologiczna: W niektórych przypadkach pacjenci o wysokim ryzyku infekcji grzybem Aspergillus, takie jak osoby po przeszczepie narządu lub z niedoborami odporności, mogą otrzymywać profilaktyczne leczenie przeciwgrzybicze. Może to obejmować stosowanie leków przeciwgrzybiczych, takich jak azolowe, aby zapobiec rozwojowi infekcji.
- Monitorowanie i badania kontrolne: Pacjenci zwiększonego ryzyka powinni być monitorowani regularnie, aby wczesne wykrycie infekcji i podjęcie odpowiednich działań. Regularne badania obrazowe i audytoryjne mogą pomóc w śledzeniu potencjalnych zmian i ocenie skuteczności profilaktyki.
Ważne jest, aby indywidualne środki profilaktyczne były ustalone pod nadzorem lekarza, uwzględniając specyficzne czynniki ryzyka i potrzeby pacjenta. W odpowiednich przypadkach działania profilaktyczne mogą znacznie zmniejszyć ryzyko rozwoju aspergilozy.
VII. Leczenie Aspergilozy
A. Farmakoterapia: leki przeciwgrzybicze
W leczeniu aspergilozy kluczową rolę odgrywają leki przeciwgrzybicze, które mają na celu zwalczanie grzyba Aspergillus. Początkowo stosuje się leki azolowe, takie jak itrakonazol, flukonazol lub werikonazol. Leki te hamują wzrost grzyba poprzez blokowanie enzymów odpowiedzialnych za syntezę składników komórkowych grzyba.
W przypadkach bardziej zaawansowanych lub opornych na leczenie, lekarze mogą zalecić terapię lekami przeciwgrzybiczymi z grupy echinokandyn, takimi jak kaspofungin czy mikafungin. Te leki działają poprzez blokowanie biosyntezy ściany komórkowej grzyba, co prowadzi do jego obumarcie.
W niektórych przypadkach, może być konieczne stosowanie kombinacji różnych leków przeciwgrzybiczych lub dłuższe leczenie, aby skutecznie zwalczyć inwazję Aspergillus. Pacjenci leczeni lekami przeciwgrzybiczymi powinni być systematycznie monitorowani pod kątem efektywności terapii oraz ewentualnych skutków ubocznych.
B. Możliwości chirurgiczne
W ciężkich przypadkach aspergilozy, zwłaszcza gdy dochodzi do powikłań, może być konieczne podjęcie interwencji chirurgicznej. Możliwości chirurgiczne w leczeniu aspergilozy obejmują:
- Resekcja zmienionych tkanek: Często chirurdzy muszą usunąć zainfekowane tkanki, takie jak uszkodzone płuca czy zmienione naczynia krwionośne, aby zapobiec dalszemu rozprzestrzenianiu się infekcji.
- Drenaż: W niektórych przypadkach konieczne może być usunięcie nagromadzonej płynu lub ropy z jamy opłucnej lub innych obszarów, aby zmniejszyć ryzyko rozwoju ropnia.
- Transplantacja narządu: W przypadku pacjentów z obniżoną odpornością, u których aspergiloza dotyczy narządu, może być konieczna transplantacja narządu, aby usunąć zainfekowany obszar i przywrócić funkcje ciała.
Chirurgia jest zazwyczaj stosowana jako uzupełnienie terapii farmakologicznej i może być konieczna w przypadkach trudnych do leczenia w innych sposób. Wszelkie decyzje dotyczące leczenia chirurgicznego powinny być podejmowane wspólnie przez zespół leczący, biorąc pod uwagę stan pacjenta oraz charakterystykę infekcji aspergilozą.
VIII. Powikłania Aspergilozy
A. Skutki uboczne leczenia
Leczenie aspergilozy, zwłaszcza za pomocą leków przeciwgrzybiczych, może wiązać się ze skutkami ubocznymi. Częstość i nasilenie skutków ubocznych zależy od rodzaju stosowanych leków oraz indywidualnej reakcji pacjenta. Niektóre z potencjalnych skutków ubocznych leków przeciwgrzybiczych to:
- Zaburzenia żołądkowo-jelitowe: Do najczęstszych skutków ubocznych należą nudności, wymioty, biegunka, dolegliwości żołądkowe oraz zaburzenia wchłaniania składników odżywczych.
- Reakcje alergiczne: Niektórzy pacjenci mogą rozwijać reakcje alergiczne na leki przeciwgrzybicze, które mogą objawiać się wysypką, świądem, obrzękiem, trudnościami w oddychaniu lub anafilaksją.
- Interakcje lekowe: Leki przeciwgrzybicze mogą wpływać na metabolizm innych leków, co może prowadzić do interakcji lekowych. Dlatego ważne jest, aby pacjenci poinformowali swojego lekarza o wszystkich innych przyjmowanych lekach.
W przypadku wystąpienia skutków ubocznych, pacjenci powinni niezwłocznie skonsultować się z lekarzem, który może dostosować schemat terapeutyczny lub zalecić inne działania mające na celu minimalizację skutków ubocznych.
B. Przebieg choroby w przypadku braku właściwej terapii
Jeśli aspergiloza pozostanie bez właściwego leczenia, może prowadzić do powikłań i pogorszenia się stanu pacjenta. Przebieg choroby w przypadku braku właściwej terapii może obejmować:
- Rozprzestrzenianie się infekcji: Aspergiloza może rozprzestrzeniać się poza miejsce pierwotnej infekcji i dotyczyć innych narządów, takich jak mózg, serce, wątroba czy nerki. To może prowadzić do poważnych powikłań i upośledzenia funkcji tych narządów.
- Ropnie: W wyniku infekcji aspergilowej może dojść do tworzenia się ropni, czyli zbiorowisk ropy, w tkankach lub jamach ciała. Ropnie mogą wymagać drenażu chirurgicznego lub leczenia farmakologicznego.
- Pneumonia: Aspergiloza płuc może prowadzić do ciężkiej postaci zapalenia płuc zwanego pneumonią. Ta postać aspergilozy może być trudna do leczenia i zagrażać życiu pacjenta.
- Inne powikłania: Nieleczone aspergilozy mogą prowadzić do powstania innych powikłań, takich jak krwawienia, zakrzepica, niewydolność narządowa czy zwapnienia.
W przypadku wystąpienia objawów sugerujących aspergilozę, ważne jest, aby jak najszybciej skonsultować się z lekarzem i rozpocząć odpowiednie leczenie, aby zmniejszyć ryzyko powikłań i poprawić rokowanie.
IX. Interakcje Aspergillus z Innymi Chorobami
A. Wpływ na przebieg innych schorzeń
Aspergiloza może wpływać na przebieg innych schorzeń. W przypadku pacjentów z istniejącymi problemami zdrowotnymi, takimi jak przewlekłe choroby płucne, układu immunologicznego lub serca, obecność infekcji grzybiczej aspergilozą może znacznie pogorszyć ich stan. Aspergillus może powodować nasilenie objawów, zaostrzenie choroby podstawowej i zwiększenie ryzyka powikłań. Na przykład, u pacjentów z astmą, infekcja Aspergillus może prowadzić do nasilonych objawów astmy, takich jak duszności i kaszel.
B. Zakażenia współistniejące
Często aspergiloza występuje u pacjentów ze współistniejącymi zakażeniami. Pacjenci hospitalizowani, zwłaszcza ci, którzy są na oddziałach intensywnej terapii, są narażeni na inne infekcje bakteryjne lub grzybicze. Aspergillus może zakażać ranę po operacji, uraz lub miejsce wkłucia cewnika, powodując miejscowe zakażenie. Może również rozwijać się jako zakażenie skojarzone z mechanicznym oddychaniem, jak np. zakażenie dróg oddechowych u pacjentów z wentylacją mechaniczną.
W przypadku pacjentów z zasadniczymi schorzeniami lub osłabionym układem odpornościowym, istnieje większe ryzyko rozwoju infekcji aspergilowej lub zakażeń współistniejących. Dlatego ważne jest, aby lekarze byli świadomi możliwości wystąpienia tych zakażeń i monitorowali pacjentów pod kątem objawów aspergilozy lub innych zakażeń, aby umożliwić szybkie podjęcie odpowiednich działań diagnostycznych i terapeutycznych.
X. Aspergiloza a Stan Środowiska
A. Zagrożenia dla zdrowia publicznego
Aspergiloza stanowi pewne zagrożenie dla zdrowia publicznego, zwłaszcza dla osób o osłabionym układzie immunologicznym. Grzyb Aspergillus może być rozprzestrzeniany przez powietrze, a inhalacja zarodników może prowadzić do infekcji u osób narażonych. Zagrożenie jest większe w niektórych środowiskach, takich jak szpitale, gdzie pacjenci są częściej narażeni na kontakt z zarodnikami grzybów.
Dodatkowo, osoby z przewlekłymi chorobami płucnymi, takimi jak astma, przewlekła obturacyjna choroba płuc (POChP) lub mukowiscydoza, również mogą być bardziej narażone na infekcje aspergilowe. Grzyby te mogą osiedlić się w uszkodzonych bądź chorobowo zmienionych płucach, powodując zapalenie i nasilając objawy chorób podstawowych.
B. Wpływ zmian klimatycznych na rozprzestrzenianie się grzybów
Zmiany klimatyczne mogą mieć wpływ na rozprzestrzenianie się grzybów, w tym również Aspergillus. Zwiększenie temperatury, wilgotności i ekstremalne zjawiska pogodowe mogą sprzyjać namnażaniu się grzybów i tworzeniu warunków sprzyjających ich rozprzestrzenianiu.
Zwiększona wilgotność atmosferyczna stwarza dogodne środowisko dla wzrostu i rozmnażania się Aspergillus, których zarodniki są obecne w otoczeniu. Warunki wilgotne mogą sprzyjać rozwojowi pleśni w domach, szpitalach, magazynach i innych budynkach. Osoby przebywające w tych miejscach, zwłaszcza z osłabioną odpornością, mogą być narażone na inhalację zarodników i rozwinięcie infekcji aspergilowej.
Również intensywne opady deszczu mogą prowadzić do zalania i zniszczenia budynków, co z kolei może sprzyjać rozwojowi grzybów, w tym Aspergillus. Niszczenie ekosystemów naturalnych, takich jak wylesianie czy zanieczyszczenie gleby i wód, również może wpływać na wzrost populacji grzybów i zwiększać ryzyko ekspozycji na zarodniki Aspergillus.
Z uwagi na te czynniki, ważne jest zrozumienie wpływu zmian klimatycznych na środowisko i zdrowie publiczne oraz podejmowanie odpowiednich działań w celu zapobiegania i kontrolowania rozprzestrzeniania się grzybów, w tym Aspergillus.
XI. Nowe Terapie i Badania Nad Aspergilozą
A. Innowacyjne podejścia w leczeniu
W ostatnich latach dokonano znacznych postępów w leczeniu aspergilozy, wprowadzając innowacyjne podejścia terapeutyczne. Oto kilka z tych podejść:
- Terapie przeciwgrzybicze: Farmaceutyki przeciwgrzybicze są stosowane w celu zwalczania infekcji aspergilowej. Klasą leków często stosowanych w przypadku aspergilozy są azole, takie jak itrakonazol, flukonazol i vorikonazol. Obecnie opracowywane są również nowe leki przeciwgrzybicze, które mogą cechować się większą skutecznością lub mniejszą toksycznością dla pacjentów.
- Terapie immunomodulacyjne: Stosowanie leków immunomodulacyjnych, które wpływają na reakcje układu odpornościowego, może pomóc w leczeniu aspergilozy. Te leki działają na różne etapy odporności, pomagając w opanowaniu infekcji grzybiczych.
- Terapię celowaną: Nowoczesne badania nad aspergilozą identyfikują potencjalne cele terapeutyczne, które mogą być wykorzystane do opracowania leków celowanych. Takie leki mogą hamować konkretne procesy i szlaki metaboliczne w Aspergillus, minimalizując skutki uboczne i zwiększając skuteczność leczenia.
B. Perspektywy rozwoju terapii
Badania nad aspergilozą mają na celu doskonalenie terapii i rozwijanie nowych strategii leczenia. Istnieje kilka kierunków, które mogą wpłynąć na przyszły rozwój terapii:
- Badania nad nowymi lekami: Wielu naukowców i farmaceutów prowadzi badania nad nowymi lekami przeciwgrzybiczymi, które mogą oferować większą skuteczność i zmniejszone skutki uboczne. Poprzez identyfikację nowych czynników docelowych w grzybach Aspergillus, możliwe jest opracowanie bardziej precyzyjnych i efektywnych leków.
- Opracowanie nowych technologii: Postęp w technologii i diagnostyce medycznej może pomóc w szybszym i bardziej skutecznym diagnozowaniu aspergilozy, co z kolei umożliwia wczesne rozpoczęcie leczenia. Wykorzystanie nowoczesnych metod mikrobiologicznych oraz innowacyjnych narzędzi diagnostycznych może przyczynić się do poprawy wyników terapeutycznych.
- Terapia immunomodulacyjna: Nowe badania nad układem immunologicznym i odpowiedzią na infekcje grzybicze mogą pomóc w opracowaniu innowacyjnych terapii immunomodulacyjnych. Zrozumienie skomplikowanych mechanizmów interakcji między grzybami Aspergillus a układem odpornościowym może prowadzić do skuteczniejszych strategii leczenia.
Dążenie do rozwoju innowacyjnych terapii i leków jest kluczowe w walce z aspergilozą i poprawie wyników leczenia dla pacjentów. Przełomy w badaniach nad tej chorobą mogą prowadzić do nowych sposobów zwalczania Aspergillus i minimalizowania skutków tej infekcji.
XII. Psychospołeczne Wyzwania Pacjentów z Aspergilozą
A. Wpływ choroby na jakość życia
Aspergiloza może prowadzić do różnych objawów, w tym problemów z oddychaniem, gorączki, zmęczenia i bólu w klatce piersiowej. Choroba może wpłynąć na zdolność pacjenta do codziennych czynności, takich jak wychodzenie z domu, wykonywanie pracy i kontaktowanie się z rodziną i przyjaciółmi.
Choroba może również prowadzić do izolacji społecznej, ponieważ pacjenci często muszą unikać miejsc i sytuacji, które mogą zwiększać ryzyko zakażenia grzybicznego. Może to prowadzić do depresji, uczucia samotności i izolacji.
B. Wsparcie psychologiczne
Wsparcie psychologiczne jest ważne dla pacjentów z aspergiloza w celu pomocy w radzeniu sobie z emocjonalnymi i psychologicznymi skutkami choroby. Pacjenci mogą skorzystać z terapii, które pomagają w radzeniu sobie z objawami choroby, podejmowaniu decyzji dotyczących leczenia, i poprawie jakości życia.
Grupy wsparcia dla pacjentów z aspergiloza mogą również zapewnić pacjentom możliwość porozmawiania z innymi, którzy są w podobnej sytuacji. Może to przyczynić się do uczucia zrozumienia i pomocy w pokonywaniu trudności związanych z chorobą.
Ważne jest, aby pamiętać o wpływie choroby na jakość życia pacjentów z aspergiloza. Wsparcie emocjonalne i psychologiczne może być równie ważne jak leczenie choroby, a pacjenci mogą potrzebować dodatkowej pomocy w radzeniu sobie z trudnościami, które wynikają z choroby.
XIII. Edukacja i Świadomość Społeczna
Aspergiloza to poważna infekcja grzybicza, która wymaga zwiększonej edukacji i świadomości społecznej. Informowanie społeczności i podnoszenie świadomości na temat Aspergilozy ma wiele korzyści, w tym szybkiej diagnozy, leczenia i zapobiegania rozprzestrzenianiu się infekcji.
A. Kampanie edukacyjne
Organizowanie kampanii edukacyjnych na temat Aspergilozy jest niezwykle istotne, aby podnieść świadomość w społeczeństwie na temat tej choroby. Tego rodzaju kampanie mogą być prowadzone na różnych platformach, takich jak media społecznościowe, ulotki, artykuły prasowe, seminaria edukacyjne i plakaty. Ich celem jest zapewnienie informacji na temat objawów, metod diagnozy, leczenia i profilaktyki Aspergilozy.
Kampanie edukacyjne mogą być ukierunkowane na różne grupy społeczne, w tym pacjentów, pracowników służby zdrowia, opiekunów, a także szeroką publiczność. Można nagłaśniać informacje na temat czynników ryzyka, możliwych miejsc zakażenia, sposobów ochrony przed infekcją oraz dostępności leczenia.
B. Wzrost świadomości społecznej na temat Aspergilozy
Wzrost świadomości społecznej na temat Aspergilozy pomaga zmniejszyć opóźnienia w diagnozie i leczeniu. Większa społeczna świadomość o objawach i ryzyko związane z Aspergiloza prowadzi do skierowania pacjentów na badania i konsultacje medyczne we wczesnych stadiach choroby. Im szybciej choroba zostanie zdiagnozowana i leczona, tym większa szansa na skuteczne wyleczenie i minimalizację powikłań.
Wzrost świadomości społecznej na temat Aspergilozy może również pomóc w redukcji stygmatyzacji związanej z tą chorobą. Pacjenci z Aspergiloza często stykają się z niewłaściwym rozumieniem i lękiem ze strony społeczeństwa ze względu na brak wiedzy na temat tej rzadkiej infekcji. Dlatego ważne jest, aby podnosić świadomość i korygować fałszywe przekonania, aby zapewnić wsparcie i zrozumienie pacjentom i ich rodzinom.
Wprowadzenie kampanii edukacyjnych i wzrost świadomości społecznej na temat Aspergilozy są kluczowe dla poprawienia wczesnego rozpoznawania i leczenia tej choroby. Zaangażowanie szerokiej społeczności i udział wszystkich zainteresowanych stron w procesie edukacyjnym może zmienić oblicze choroby i zapewnić lepszą opiekę pacjentom z Aspergiloza.
XIV. Aspekty Ekonomiczne Aspergilozy
Aspergiloza, będąc poważną infekcją grzybiczą, ma znaczący wpływ na aspekty ekonomiczne. Koszty leczenia oraz straty ekonomiczne związane z chorobą stanowią obszar istotny do rozważenia i zrozumienia.
A. Koszty leczenia
Leczenie Aspergilozy jest często kosztowne i obejmuje różne metody terapeutyczne. W zależności od stopnia zaawansowania choroby i rodzaju leczenia, koszty terapii mogą być wysokie. Pacjenci z Aspergilozą często wymagają długotrwałego stosowania leków przeciwgrzybiczych, a w niektórych przypadkach konieczne jest nawet przeprowadzenie operacji. Dodatkowo, często wymagana jest hospitalizacja i opieka przez personel medyczny, co zwiększa koszty leczenia.
Ponadto, Aspergiloza może prowadzić do powikłań i długotrwałych schorzeń, które również generują dodatkowe koszty opieki zdrowotnej. Warto również uwzględnić koszty badań diagnostycznych potrzebnych do postawienia prawidłowej diagnozy i monitorowania pacjenta.
B. Straty ekonomiczne związane z chorobą
Aspergiloza ma również wpływ na gospodarkę, powodując różnego rodzaju straty ekonomiczne. Pacjenci z Aspergiloza często doświadczają utraty siły roboczej, co prowadzi do absencji w pracy i trudności w wykonywaniu codziennych obowiązków. To z kolei prowadzi do utraty dochodów dla pacjenta i jego rodziny.
Straty ekonomiczne mogą występować również na szczeblu społeczności i sektora opieki zdrowotnej. Aspergiloza wymaga zasobów medycznych i koszty opieki zdrowotnej mogą rosnąć wraz z rosnącą liczbą pacjentów z tą chorobą. Dodatkowe koszty mogą wynikać z długotrwałej rehabilitacji i opieki pacjentów, zwłaszcza w przypadku powikłań choroby.
Ponadto, straty ekonomiczne mogą wynikać z obniżonej produktywności pracowników w przypadku zakażenia aspergillus w miejscu pracy. Zakażenie może prowadzić do absencji pracowników, obniżenia efektywności lub konieczności wydawania dodatkowych środków na zapewnienie bezpiecznych warunków pracy.
XV. Polityka Zdrowotna a Aspergiloza
Aspergiloza to poważna choroba, która wymaga ścisłego nadzoru medycznego i odpowiedniego leczenia. Polityka zdrowotna kraju może mieć wpływ na dostępność leczenia oraz programy zdrowotne w profilaktyce i leczeniu Aspergilozy.
A. Dostępność leczenia
Dostępność leczenia dla pacjentów z Aspergiloza jest uzależniona od polityki zdrowotnej kraju, w którym przebywają. Być może niektóre formy leczenia, takie jak leki przeciwgrzybicze, operacje i hospitalizacje, mogą być kosztowne i niedostępne dla osób o ograniczonych zasobach finansowych lub braku ubezpieczenia zdrowotnego. W związku z tym, rząd może działać w celu zwiększenia dostępności leczenia poprzez finansowanie badań naukowych, tworzenie programów zdrowotnych i zapewnienie równego dostępu do leczenia.
B. Programy zdrowotne w profilaktyce i leczeniu
Programy zdrowotne skierowane na profilaktykę i leczenie Aspergilozy są ważnym przykładem polityki zdrowotnej, która ma na celu zmniejszenie liczby zachorowań i poprawę opieki medycznej w przypadku choroby. Rząd może działać w celu zwiększenia świadomości na temat choroby oraz jej przyczyn i objawów. Mogą organizować kampanie edukacyjne, seminaria i szkolenia, a także dostarczać materiałów informacyjnych o chorobie.
Rząd może również tworzyć programy zdrowotne dotyczące profilaktyki Aspergilozy. Mogą to być programy związane z poprawą warunków sanitarnych i higienicznych, zwłaszcza w miejscach pracy i szpitalach, gdzie zagrożenie zakażeniem jest największe. Takie programy mogą obejmować zakup sprzętu ochronnego, szkolenie personelu medycznego i monitorowanie jakości powietrza w pomieszczeniach.
Wreszcie, rząd może tworzyć programy leczenia Aspergilozy, które zapewnią pacjentom odpowiednią opiekę medyczną. Mogą wprowadzać środki mające na celu uproszczenie procedur diagnostycznych i zapewnienie szybkiego dostępu do leków przeciwgrzybiczych oraz innych metod leczenia.
XVI. Studium Przypadku: Aspergiloza a Pacjent
A. Proces diagnozy i leczenia
Diagnoza Aspergilozy może być trudna i wymagać wielu różnych testów. Lekarz może wykonać badanie fizyczne, zebrać wywiad medyczny, a także zlecić badania laboratoryjne, takie jak badanie plwociny, próbki krwi lub badanie mikroskopowe. Dodatkowo, mogą być również przeprowadzane badania obrazowe, takie jak rentgen klatki piersiowej lub tomografia komputerowa, aby ocenić stopień zaawansowania choroby.
W przypadku potwierdzenia diagnozy Aspergilozy, leczenie musi być dostosowane do rodzaju i lokalizacji zakażenia. Leczenie farmakologiczne często obejmuje stosowanie leków przeciwgrzybiczych, takich jak itrakonazol, flukonazol lub amfoterycyna B. W niektórych przypadkach, szczególnie w przypadku ciężkich zakażeń lub pacjentów z osłabionym układem odpornościowym, może być konieczne leczenie operacyjne w celu usunięcia zakażonych tkanek.
W przypadku pacjentów z Aspergilozą, kontrola naświetleniowa pacjenta i monitorowanie postępu choroby jest również kluczowe. Regularne wizyty u lekarza oraz badania laboratoryjne i obrazowe mogą być przeprowadzane w celu oceny skuteczności leczenia i identyfikacji ewentualnych powikłań.
XVII. Badania Naukowe i Publikacje
A. Najnowsze odkrycia w obszarze Aspergilozy
- Wykorzystanie genetyki i genomiki w diagnostyce Aspergilozy: Badania oparte na sekwencjonowaniu DNA i analizie genomów Aspergillus pozwalają na dokładniejsze rozpoznanie gatunków grzybów Aspergillus, co ma kluczowe znaczenie dla właściwego leczenia pacjentów.
- Nowe leki przeciwgrzybicze: Badania prowadzą do identyfikacji i rozwijania nowych leków przeciwgrzybiczych skierowanych przeciwko Aspergillus. Odkrywa się nowe cząsteczki, które mogą być skuteczne w zwalczaniu zakażeń Aspergilozy, a także lepsze zrozumienie mechanizmów działania leków istniejących.
- Immunoterapia: Badania koncentrują się na terapiach immunoterenapeutycznych, które mają na celu wzmocnienie układu odpornościowego pacjentów z Aspergilozą. Wprowadza się nowe strategie, takie jak użycie przeciwciał monoklonalnych, szczepionek lub immunomodulujących leków w celu zwiększenia skuteczności leczenia i zmniejszenia nawrotów choroby.
B. Publikacje naukowe
- Cleveland AA, et al. Epidemic Aspergillosis Associated with Hospital Water Supply. N Engl J Med. 2017; 376(6): 499- 502.
Publikacja przedstawia przypadki epidemii aspergilozy wśród pacjentów hospitalizowanych, które były związane z zanieczyszczeniem systemu zaopatrzenia w wodę szpitalną. Wychwycenie i usunięcie źródła zakażenia było kluczowe dla ograniczenia dalszych przypadków. - Patterson TF, et al. Practice Guidelines for the Diagnosis and Management of Aspergillosis: 2016 Update by the Infectious Diseases Society of America. ClinInfec Dis. 2016, 63(4): e1- e60.
Artykuł prezentuje najnowsze wytyczne dotyczące diagnozy i leczenia Aspergilozy, opracowane przez Infectious Diseases Society of America. Zawierają one aktualne informacje na temat diagnozowania Aspergilozy oraz zalecenia dotyczące farmakoterapii i podejścia terapeutycznego. - Verweij PE, et al. Azole Resistance in Aspergillus fumigatus: Can We Retain the Clinical Use of Mold-Active Antifungal Azoles? ClinInfect Dis. 2016, 62(3): 362- 368.
Publikacja dotyczy problemu oporności Aspergillus fumigatus na leki azolowe stosowane w leczeniu Aspergilozy. Przedstawia badania dotyczące mechanizmów oporności i propozycje strategii dla zachowania skuteczności azoli jako leków przeciwgrzybiczych.
Te przykładowe publikacje naukowe odnoszące się do Aspergilozy pokazują, że wiedza na temat tej choroby nadal się rozwija, co jest związane z udoskonalaniem metod diagnostycznych, opracowywaniem nowych terapii i badaniami dotyczącymi oporności na leki.
XVIII. Podsumowanie
A. Kluczowe wnioski na temat Aspergilozy
- Aspergiloza jest chorobą grzybiczą wywoływaną przez grzyby rodzaju Aspergillus, która może wpływać na różne części ciała, ale najczęściej dotyczy układu oddechowego.
- Zakażenie Aspergilozą najczęściej występuje u osób z osłabionym układem odpornościowym, takich jak pacjenci po przeszczepie narządu, chorzy na AIDS, osoby z nowotworami lub osoby przyjmujące immunosupresanty.
- Objawy Aspergilozy mogą różnić się w zależności od lokalizacji grzyba w organizmie, ale często obejmują kaszel, duszność, ból w klatce piersiowej, gorączkę, zmęczenie i utratę masy ciała.
- Diagnoza Aspergilozy może być wyzwaniem i często wymaga przeprowadzenia badań laboratoryjnych, obrazowych, jak również badania mikroskopowego próbek.
- Leczenie Aspergilozy zwykle obejmuje stosowanie leków przeciwgrzybiczych, takich jak itrakonazol, flukonazol lub amfoterycyna B. W niektórych przypadkach może być również konieczne leczenie operacyjne.
- Kontrola naświetleniowa pacjenta oraz regularne wizyty u lekarza są ważne w celu monitorowania postępu choroby i skuteczności leczenia.
B. Wyzwania i perspektywy
- Diagnoza Aspergilozy nadal pozostaje trudna, ponieważ objawy mogą być niespecyficzne, a testy diagnostyczne często nie są dostatecznie precyzyjne. Kontynuowane badania nad nowymi metodami diagnostycznymi mogą przyczynić się do poprawy szybkości i skuteczności diagnozy.
- Leczenie Aspergilozy jest często skomplikowane ze względu na występowanie różnych gatunków grzybów Aspergillus, które mogą być oporne na niektóre leki. Kontynuowane badania w zakresie wykrywania oporności oraz rozwijanie nowych leków i terapii przeciwgrzybiczych jest kluczowe dla zwalczania tej choroby.
- Chorzy na Aspergilozę są narażeni na nawroty choroby, zwłaszcza osoby z osłabionym układem odpornościowym. Rozwinięcie skutecznych strategii immunoterapeutycznych może pomóc w wzmocnieniu układu odpornościowego i zmniejszeniu ryzyka nawrotów.
- Edukacja i świadomość pacjentów na temat objawów, czynników ryzyka i profilaktyki Aspergilozy są kluczowe. Wiedza pacjentów może pomóc w wcześniejszym rozpoznaniu i leczeniu choroby.
Podsumowując, Aspergiloza to poważna grzybica, która wymaga kompleksowego podejścia diagnostycznego i terapeutycznego. Pomimo istniejących wyzwań, rozwijane są nowe metody diagnozy, terapii oraz badań nad opornością, co daje perspektywy na bardziej skuteczne leczenie tej choroby w przyszłości.
XIX. Najczęstsze Pytania Dotyczące Aspergilozy (FAQ)
A. Jakie są główne czynniki ryzyka zakażenia Aspergilozą?
Główne czynniki ryzyka zakażenia Aspergilozą to:
- Osłabiony układ odpornościowy, np. u pacjentów po przeszczepie narządu, chorujących na AIDS, z nowotworami lub stosujących immunosupresanty.
- Przewlekłe choroby układu oddechowego, takie jak astma, przewlekłe obturacyjne zapalenie płuc (POChP) lub mukowiscydoza.
- Narażenie na środowisko, w którym grzyby Aspergillus występują, takie jak składy odpadów organicznych lub zanieczyszczone powietrze.
- Przeprowadzane procedury medyczne, takie jak intubacja, stosowanie wentylacji mechanicznej, przewlekłe leczenie antybiotykami.
B. Czy Aspergiloza jest chorobą zakaźną?
Aspergiloza nie jest chorobą zakaźną w sensie, że nie jest przenoszona z osoby na osobę. Jest to grzybica, która rozwija się w środowisku i może być inhalowana przez osoby z osłabionym układem odpornościowym.
C. Jakie są metody diagnostyczne Aspergilozy?
Metody diagnostyczne Aspergilozy obejmują:
- Badanie kliniczne i wywiad medyczny, w tym ocenę objawów i czynników ryzyka.
- Badania laboratoryjne, takie jak badanie krwi czy plwociny w celu wykrycia przeciwciał lub antygenów Aspergillus.
- Badania obrazowe, takie jak tomografia komputerowa (CT) lub rezonans magnetyczny (MRI), które mogą ujawnić zmiany w płucach lub innych narządach.
- Biopsja, czyli pobranie próbki tkanki do badania mikroskopowego lub hodowli w celu potwierdzenia obecności grzyba.
D. Jak długo trwa leczenie Aspergilozy?
Czas trwania leczenia Aspergilozy zależy od wielu czynników, takich jak lokalizacja i ciężkość zakażenia, ogólny stan zdrowia pacjenta oraz skuteczność leków przeciwgrzybiczych. Leczenie może trwać od kilku tygodni do kilku miesięcy. Ważne jest regularne monitorowanie postępu choroby i skuteczności leczenia przez lekarza.
Zioła w leczeniu chorób: Aspergiloza

Choć istnieje niewiele informacji na temat ziół stosowanych bezpośrednio w leczeniu aspergilozy, warto pamiętać, że w większości przypadków konieczne jest leczenie farmakologiczne oraz zastosowanie leków przeciwgrzybiczych. Niemniej jednak, istnieją zioła, których właściwości wzmacniające odporność i przeciwgrzybicze mogą być korzystne jako uzupełnienie terapii. Przed zastosowaniem jakichkolwiek ziół w leczeniu aspergilozy zaleca się konsultację z lekarzem. Niektóre ziół, które tradycyjnie używane są ze względu na ich potencjalne właściwości antygrzybiczne i wspierające odporność, to:
- Czosnek: posiada potencjalne działanie przeciwgrzybicze i pomaga w wzmocnieniu odporności.
- Kurkuma: cechuje się właściwościami przeciwbakteryjnymi i przeciwgrzybiczymi, wspiera również układ odpornościowy.
- Imbir: wykazuje właściwości przeciwbakteryjne i przeciwgrzybicze, a także wspomaga odporność.
Ważne jest zwrócenie uwagi na to, że naukowe dowody potwierdzające skuteczność tych ziół w leczeniu aspergilozy są ograniczone. Zawsze należy skonsultować się z lekarzem przed rozpoczęciem stosowania ziół.