I. Wprowadzenie do choroby Cushinga
A. Definicja choroby Cushinga

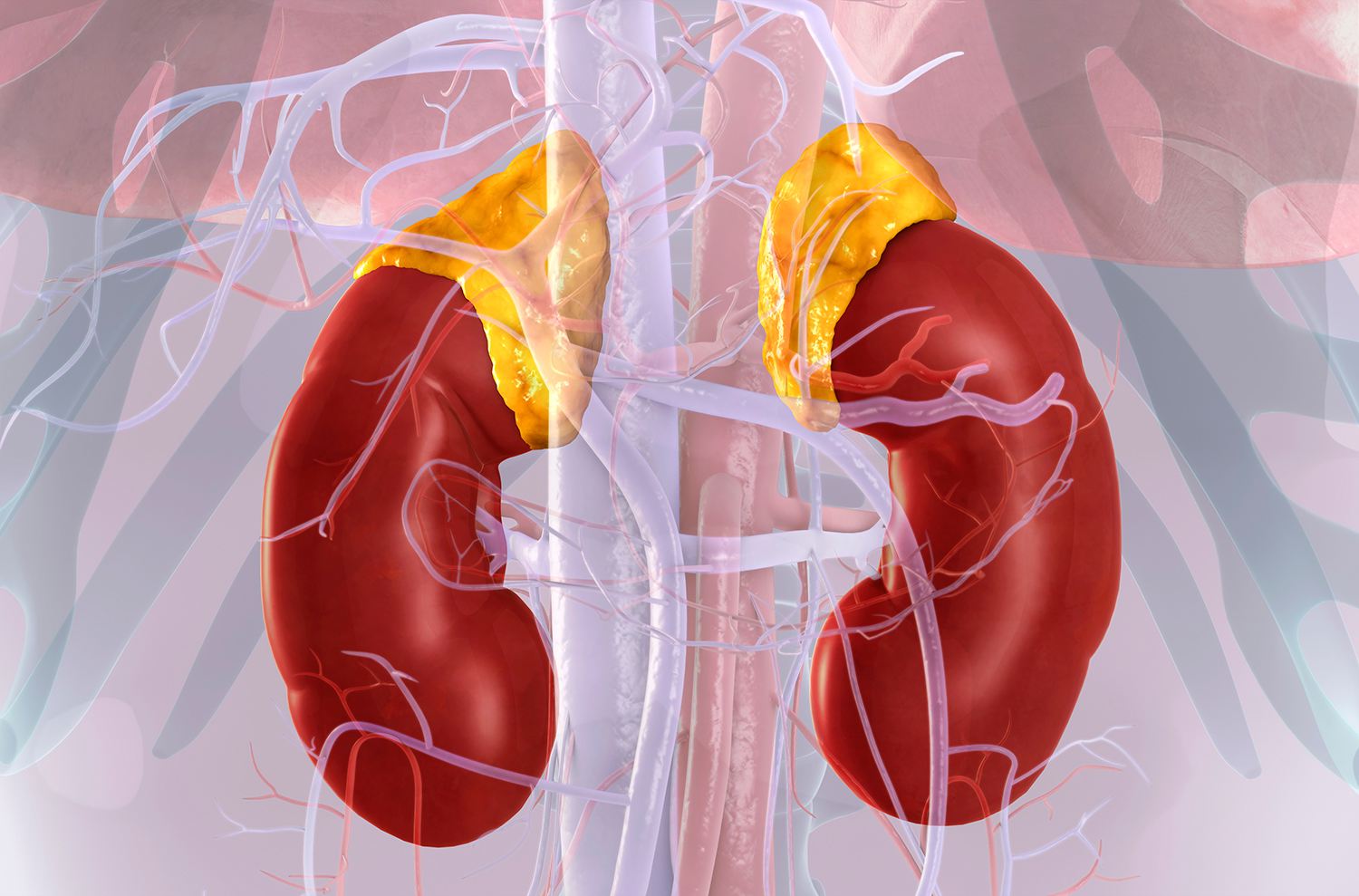
Choroba Cushinga jest rzadką chorobą endokrynologiczną charakteryzującą się nadmiernym wydzielaniem hormonu kortyzolu przez nadnercza. Kortyzol, znany również jako hormon stresu, odgrywa kluczową rolę w regulacji metabolizmu, układu odpornościowego i poziomu cukru we krwi. Nadmierne wydzielanie kortyzolu może prowadzić do wielu objawów i powikłań, zarówno fizycznych, jak i psychicznych.
II. Co to jest choroba Cushinga?
A. Historia odkrycia
Choroba Cushinga została po raz pierwszy opisana i nazwana na cześć Harveya Cushinga, amerykańskiego neurochirurga, który jako pierwszy opisał zespół objawów związanych z nadmiernym wydzielaniem kortyzolu. W swoich badaniach przeprowadzonych w latach 30. XX wieku Cushing zidentyfikował istnienie guzów nadnerczy jako główną przyczynę nadmiernego wydzielania kortyzolu. Od tego czasu rozwinęto wiele badań i technik diagnostycznych, które pomogły w lepszym zrozumieniu tej choroby.
B. Mechanizm powstawania
Główną przyczyną choroby Cushinga jest nadmierna produkcja kortyzolu przez nadnercza. Istnieją trzy główne mechanizmy, które mogą prowadzić do nadprodukcji kortyzolu:
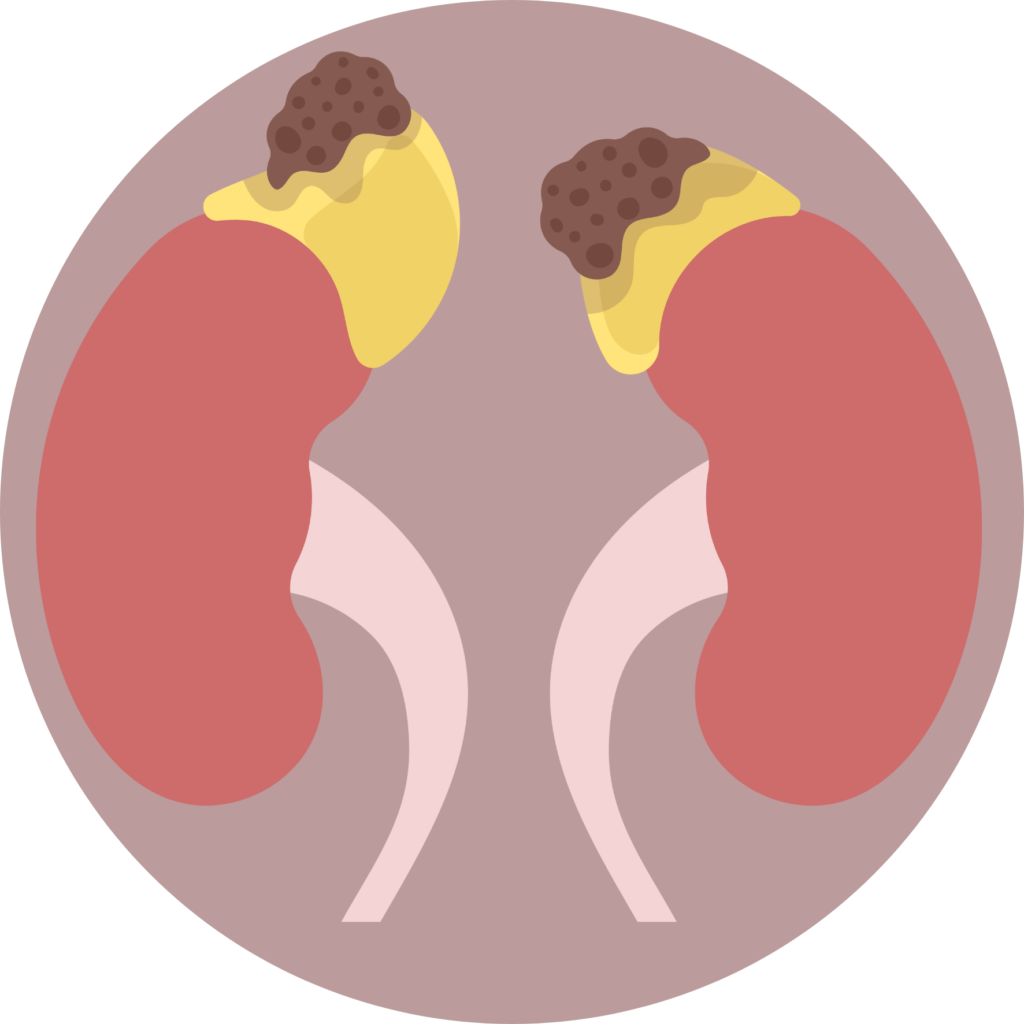
- Guzy nadnerczy: Około 70-80% przypadków choroby Cushinga jest spowodowane przez obecność guzów nadnerczy. Guzy te mogą być zarówno łagodne (adenomy) jak i złośliwe (rak nadnercza). W przypadku guzów nadnerczy, które wydzielają nadmierną ilość kortyzolu, leczenie polega na chirurgicznym usunięciu guza.
- Nadmierna stymulacja przysadki mózgowej: W niektórych przypadkach, przyczyną nadmiernego wydzielania kortyzolu jest nadmierna produkcja hormonu ACTH przez przysadkę mózgową. Hormon ACTH stymuluje nadnercza do produkcji kortyzolu. Ten mechanizm może być spowodowany obecnością guza przysadki, który wydzielają ACTH (zespół Cushinga polekowego) lub nadmierną stymulacją przysadki ze względu na inne choroby, takie jak guzem płuc, który wydziela ACTH (zespół ektopowego ACTH).
- Zespoły związane z nowotworami wydzielającymi ACTH: Rzadkie przypadki choroby Cushinga mogą być spowodowane obecnością nowotworów, takich jak rak płuc, guz ślinianki przysadki lub trzustki, które wydzielają ACTH. Te nowotwory prowadzą do wzrostu poziomu ACTH we krwi, co z kolei prowadzi do nadmiernego wydzielania kortyzolu przez nadnercza.
Większość przypadków choroby Cushinga występuje u osób dorosłych, ale może również dotyczyć dzieci i młodzieży. Wczesne rozpoznanie i leczenie są kluczowe dla poprawy rokowania i minimalizacji powikłań związanych z chorobą Cushinga.
III. Epidemiologia
A. Częstość występowania
Choroba Cushinga jest stosunkowo rzadką chorobą, szacuje się, że występuje u około 10-15 osób na milion rocznie. Jest to stan nadmiernego wydzielania kortyzolu, co prowadzi do szeregu objawów metabolicznych i ogólnoustrojowych. Pomimo rzadkości tej choroby, ważne jest, aby lekarze mieli świadomość jej objawów i przyczyn, aby umożliwić wczesne rozpoznanie i leczenie.
B. Grupy ryzyka
Niektóre grupy ludzi są bardziej narażone na rozwój choroby Cushinga niż inne. Należą do nich:
- Kobiety: Choroba Cushinga występuje częściej u kobiet niż u mężczyzn, szczególnie w wieku 20-40 lat.
- Osoby zewnętrznie zaobserwowalne zespoły Cushinga: Osoby z widocznymi objawami zespołów Cushinga, takimi jak otyłość centralna, czerwonawe rozstępy skórne, inaczej zwanymi striami, i zmienny obraz twarzy (księżycowata twarz), mogą być bardziej narażone na rozpoznanie choroby.
- Pacjenci z guzami nadnerczy lub przysadki: Osoby z wykrytymi guzami nadnerczy lub przysadki mogą być bardziej narażone na rozwój choroby Cushinga, szczególnie jeśli guzy te wydzielają nadmierną ilość hormonów steroidowych.
- Osoby z chorobami ektopowego wydzielania ACTH: Choroba Cushinga może być spowodowana przez rozwój guzów wydzielających ACTH wewnątrz lub na zewnątrz przysadki, co prowadzi do nadmiernego stymulowania nadnerczy i nadprodukcji kortyzolu.
IV. Przyczyny choroby Cushinga
A. Nadmierna produkcja kortyzolu
Choroba Cushinga jest spowodowana nadmiernym wydzielaniem hormonu kortyzolu z kory nadnerczy. Nadmierna produkcja kortyzolu może wynikać z wielu przyczyn, w tym z guzów przysadki mózgowej lub nadnerczy, chorób przysadki mózgowej, przewlekłego stresu, a także chorób genetycznych.
B. Guzy przysadki mózgowej
Guzy przysadki mózgowej są najczęstszą przyczyną choroby Cushinga. Większość guzów przysadki mózgowej jest łagodna i niezłośliwa, ale wydzielająca nieprawidłowo hormon adenoma przysadki mózgowej może prowadzić do wzrostu poziomów hormonu ACTH w organizmie, co z kolei prowadzi do nadprodukcji kortyzolu w kory nadnerczy.
C. Guzy nadnerczy
Guzy nadnerczy, w szczególności guzy wydzielające kortyzol, są kolejną przyczyną choroby Cushinga. Guzy te mogą być złośliwe lub łagodne, ale obecność guza wydzielającego nadmierną ilość kortyzolu prowadzi do znacznych zmian w metabolizmie organizmu i objawów choroby Cushinga.
D. Egzogenne przyczyny (leki)
Istnieją również egzogenne czynniki ryzyka choroby Cushinga, takie jak stosowanie przez długi czas leków zawierających kortykosteroidy, takie jak prednizolon, hydrokortyzon lub deksametazon. Leki te wykorzystywane są w leczeniu stanów zapalnych, chorób autoimmunologicznych, astmy, chorób alergicznych i raka. Długotrwałe stosowanie takich leków może prowadzić do zahamowania produkcji naturalnego kortyzolu, a nawet do powstania zespołów steroidowych, co z kolei może prowadzić do rozwinięcia choroby Cushinga.
W przypadku podejrzenia choroby Cushinga, przeprowadza się szereg badań, takich jak badania krwi i mocz, testy hamowania i stymulacji kortyzolu, a także różne badania obrazowe. Wdrożenie odpowiedniego leczenia jest kluczowe dla zminimalizowania ryzyka dalszych powikłań i skutków choroby Cushinga na organizm pacjenta.
V. Czynniki ryzyka
A. Predyspozycje genetyczne
Wiele badań wskazuje na możliwość występowania predyspozycji genetycznych do rozwoju choroby Cushinga. Osoby z rodzinami, w których występuje historia chorób związanych z nadnerczami, nadczynnością przysadki mózgowej lub zespołami Cushinga, mogą mieć zwiększone ryzyko zapadnięcia na tę chorobę. Badania genetyczne mogą pomóc w identyfikacji czynników ryzyka u osób z rodzinami obciążonymi chorobami Cushinga.
B. Styl życia
Styl życia może również wpływać na ryzyko rozwoju choroby Cushinga. Osoby narażone na długotrwały stres, nadmierny wysiłek fizyczny, cukrzycę, otyłość centralną (rozproszoną wokół brzucha), niewłaściwą dietę oraz brak aktywności fizycznej mogą być bardziej narażone na ryzyko choroby Cushinga. Styl życia zdeterminowany przez czynniki zewnętrzne może przyczyniać się do nieprawidłowego funkcjonowania układu hormonalnego i stymulować nadnercza do nadmiernego wydzielania kortyzolu.
Zrozumienie tych czynników ryzyka jest istotne dla wczesnego rozpoznania i skutecznego zarządzania chorobą Cushinga. Osoby z rodzinami obciążonymi historią chorób hormonalnych lub narażone na niewłaściwe style życia powinny być świadome ich potencjalnego ryzyka choroby Cushinga i regularnie kontrolować stan swojego zdrowia.
VI. Objawy kliniczne

A. Objawy ogólne
Choroba Cushinga może manifestować się szeregiem objawów ogólnych, które mogą obejmować:
- Zmęczenie
- Osłabienie
- Zaburzenia snu
- Nadmierną potliwość
- Nieregularne miesiączkowanie u kobiet
- Depresję
- Zmiany nastroju
- Zaburzenia koncentracji
Oraz być ogólnie uznawane za obniżenie jakości życia. Osoby cierpiące na chorobę Cushinga często odczuwają zmęczenie, które nie ustępuje nawet po odpoczynku, co prowadzi do znacznego ograniczenia sprawności fizycznej i psychicznej.
B. Objawy skórne
Choroba Cushinga często powoduje specyficzne objawy skórne, takie jak łatwe powstawanie siniaków, cienka i delikatna skóra, pojawienie się fioletowych lub fioletowoczerwonych pasów na skórze, zmiany w pigmentacji skóry, trądzik, zaczerwienienie twarzy (rumień), a także pojawienie się niebieskawych lub fioletowych rozstępów na skórze, zwłaszcza w okolicach brzucha, pleców i bioder.
C. Objawy mięśniowo-szkieletowe
Choroba Cushinga może prowadzić do różnych objawów w obrębie układu mięśniowo-szkieletowego, takich jak osłabienie mięśni, bóle mięśni, niestabilność stawów, osteoporoza (zmniejszenie gęstości kości) oraz zwiększone ryzyko złamań kości.
D. Objawy metaboliczne
Objawy metaboliczne związane z chorobą Cushinga obejmują nadmierny przyrost masy ciała, zwłaszcza w okolicach brzucha (tzw. otyłość centralna), zaburzenia gospodarki węglowodanowej (insulinooporność, cukrzyca), zwiększone ryzyko wystąpienia miażdżycy, podwyższony poziom cholesterolu i triglicerydów, a także niestabilność poziomu glukozy we krwi.
Prawidłowe rozpoznanie i leczenie choroby Cushinga jest istotne dla łagodzenia objawów oraz minimalizacji skutków choroby na organizm pacjenta. Regularne monitorowanie przez lekarza oraz właściwa terapia mogą pomóc w zminimalizowaniu powikłań związanych z tą chorobą.
VII. Diagnostyka
A. Wywiad medyczny i badanie fizykalne
Podstawowym krokiem w diagnozie choroby Cushinga jest zebranie dokładnego wywiadu medycznego i przeprowadzenie kompleksowego badania fizykalnego. Podczas wywiadu lekarz może zwrócić uwagę na obecność charakterystycznych objawów choroby Cushinga oraz zebrać informacje dotyczące historii chorób, przyjmowanych leków i innych istotnych czynników. Badanie fizykalne może obejmować ocenę cech zewnętrznych (np. przebarwienia skóry, siniaki, otyłość centralna) oraz ocenę stanu układu hormonalnego i nerwowego.
B. Badania laboratoryjne
W diagnostyce choroby Cushinga ważnymi badaniami laboratoryjnymi są badanie poziomu kortyzolu w moczu i krwi oraz testy na supresję kortyzolu, które pomagają ocenić poziom kortyzolu w organizmie. Dodatkowo, badania krwi mogą pomóc w ocenie poziomu kortyzolu oraz innych hormonów, takich jak ACTH (hormon adrenokortykotropowy) czy poziom cukru we krwi.
C. Testy hormonalne
Specjalne testy hormonalne, takie jak testy dynamiczne, są stosowane w diagnostyce choroby Cushinga w celu oceny reakcji układu hormonalnego na stres oraz podanie substancji stymulującej do produkcji hormonów. Test deksametazonowy, test stymulacji ACTH, test z CRH (hormon uwalniający kortykotropinę) są przykładami testów hormonalnych często przeprowadzanych w diagnostyce choroby Cushinga.
D. Badania obrazowe (MRI, CT)
Aby ocenić struktury mózgu (przysadka mózgowa), nadnercza oraz inne narządy, lekarz może zalecić wykonanie badań obrazowych, takich jak rezonans magnetyczny (MRI) lub tomografia komputerowa (CT). Obrazowanie tkanek może pomóc w identyfikacji ewentualnych zmian organicznych (np. guzów) i ocenie ich wpływu na rozwój choroby Cushinga.
Diagnostyka choroby Cushinga jest złożonym procesem, który wymaga współpracy różnych specjalistów oraz przeprowadzenia wiele różnorodnych testów. Wczesna diagnoza oraz odpowiednie leczenie mogą znacząco poprawić jakość życia pacjenta i minimalizować skutki negatywne tej choroby.
VIII. Leczenie farmakologiczne
A. Leki zmniejszające produkcję kortyzolu
Leczenie choroby Cushinga farmakologicznie może obejmować stosowanie leków mających na celu zmniejszenie produkcji kortyzolu w organizmie. Przykładami takich leków są:
- Inhibitory steroidogenezy: Leki te działają na poziomie nadnerczy, hamując produkcję kortyzolu. Przykładem takiego preparatu jest ketokonazol.
- Analogi somatostatyny: Niektóre analogi somatostatyny, takie jak pasireotyd, mogą być stosowane w celu zmniejszenia wydzielania kortyzolu z nadnerczy.
B. Leki stosowane w leczeniu objawowym
Ponadto, w leczeniu choroby Cushinga można również stosować leki mające na celu łagodzenie objawów tej choroby. Należą do nich:
- Leki obniżające ciśnienie krwi: Pacjenci z chorobą Cushinga mogą mieć podwyższone ciśnienie krwi, dlatego lekarz może zalecić stosowanie leków obniżających ciśnienie, takich jak inhibitory konwertazy angiotensyny (ACE) czy blokery receptora angiotensyny (ARB).
- Leki przeciwzakrzepowe: Choroba Cushinga zwiększa ryzyko wystąpienia zakrzepów, dlatego w niektórych przypadkach lekarz może zalecić stosowanie leków przeciwzakrzepowych, aby zapobiec powikłaniom zakrzepowym.
- Leki przeciwcukrzycowe: Ze względu na możliwość wystąpienia insulinooporności i cukrzycy, leki przeciwcukrzycowe mogą być konieczne w leczeniu choroby Cushinga.
Leczenie farmakologiczne choroby Cushinga powinno być dostosowane do indywidualnych potrzeb i obrazu klinicznego każdego pacjenta. Regularne monitorowanie przez lekarza oraz dostosowywanie terapii do zmieniającej się sytuacji pacjenta mogą skutecznie łagodzić objawy tej choroby i minimalizować jej negatywne skutki.
IX. Leczenie chirurgiczne
A. Adrenalektomia
Adrenalektomia polega na chirurgicznym usunięciu nadnerczy, które są odpowiedzialne za nadmierną produkcję kortyzolu u pacjentów z chorobą Cushinga. Procedura ta może być konieczna w przypadku, gdy przyczyną choroby jest guz nadnercza, który powoduje nadmierną produkcję kortyzolu. Po adrenalektomii pacjenci mogą wymagać suplementacji hormonalnej w postaci kortykosteroidów, aby zrekompensować brak naturalnej produkcji hormonów przez nadnercza.
B. Usunięcie guza przysadki mózgowej
W przypadku, gdy przyczyną choroby Cushinga jest guz przysadki mózgowej (zwanego też mikroadenomem), lekarz może zalecić usunięcie guza poprzez procedurę chirurgiczną, którą nazywa się transfenoidalną operacją przysadki. Procedura ta polega na usunięciu guza za pomocą dostępu przez nozdrza lub jamę ustną, minimalizując konieczność otwarcia czaszki. Usunięcie guza przysadki mózgowej może pomóc w normalizacji poziomu hormonów i poprawie objawów choroby Cushinga.
Leczenie chirurgiczne choroby Cushinga może być skuteczną metodą w przypadku wykrycia guzów nadnerczy lub przysadki mózgowej jako przyczyny nadmiernego wytwarzania kortyzolu. Ważne jest jednak, aby to lekarz specjalista dokładnie ocenił potencjalne korzyści i ryzyko związane z każdą procedurą chirurgiczną oraz wspólnie z pacjentem podjął decyzję o najlepszym podejściu do leczenia.
X. Radioterapia
A. Zastosowanie i skuteczność
Radioterapia może być stosowana w leczeniu choroby Cushinga jako alternatywna metoda terapeutyczna, zwłaszcza gdy inne metody leczenia (takie jak leczenie farmakologiczne lub chirurgiczne) nie przyniosły pożądanych efektów lub w przypadku, gdy pacjent nie kwalifikuje się do innych form terapii. Radioterapia polega na podawaniu promieniowania jonizującego w celu uszkodzenia komórek guza przysadki mózgowej lub nadnercza odpowiedzialnych za nadmierną produkcję kortyzolu.
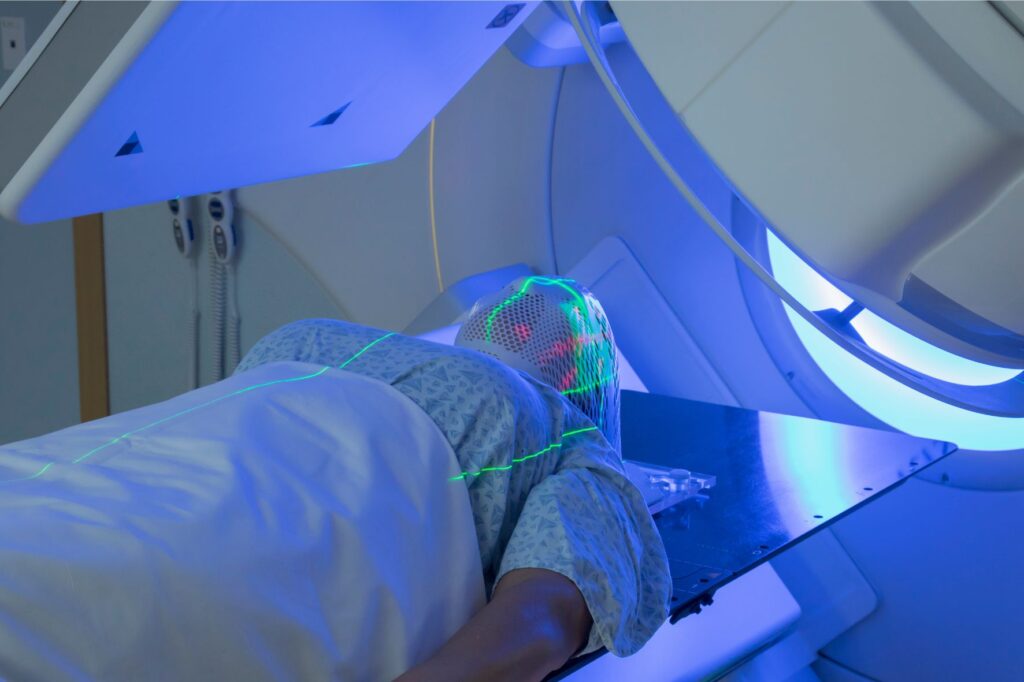
Skuteczność radioterapii w leczeniu choroby Cushinga może być zróżnicowana i zależy od wielu czynników, takich jak rodzaj guza, jego lokalizacja, rozmiar oraz indywidualne cechy pacjenta. Radioterapia może być bardziej skuteczna u pacjentów z mikroadenomem przysadki mózgowej niż u tych z makroadenomem. Efekty terapeutyczne radioterapii mogą występować stopniowo w ciągu kilku miesięcy po zakończeniu terapii.
Podczas planowania radioterapii w leczeniu choroby Cushinga, lekarze starają się znaleźć optymalne dawki promieniowania, które będą efektywne w osiągnięciu redukcji objawów choroby, minimalizując jednocześnie ryzyko powikłań. Regularne monitorowanie stanu zdrowia pacjenta oraz ocena efektów terapeutycznych radioterapii są kluczowe dla skuteczności i bezpieczeństwa tej metody leczenia.
XI. Leczenie alternatywne
A. Metody naturalne
Metody naturalne mogą być wykorzystywane jako uzupełnienie tradycyjnego leczenia medycznego choroby Cushinga. Niektóre z naturalnych metod obejmują:
- Zdrowa dieta: Wprowadzenie zdrowej i zrównoważonej diety może pomóc w zmniejszeniu nadmiernego przyrostu wagi oraz regulacji poziomu cukru we krwi, co jest szczególnie istotne w przypadku osób z chorobą Cushinga.
- Regularna aktywność fizyczna: Regularne ćwiczenia fizyczne mogą pomóc w kontroli wagi, poprawie kondycji fizycznej oraz ogólnym samopoczuciu pacjenta cierpiącego na chorobę Cushinga.
- Techniki relaksacyjne: Techniki relaksacyjne, takie jak joga, medytacja czy techniki oddychania, mogą pomóc w redukcji stresu i poprawie równowagi psychicznej i emocjonalnej.
B. Suplementy diety
Suplementy diety mogą być stosowane jako wsparcie w leczeniu choroby Cushinga, ale zawsze powinny być konsultowane z lekarzem lub specjalistą przed ich zastosowaniem. Niektóre z suplementów, które mogą być przydatne w leczeniu choroby Cushinga, to:
- Witamina D: Braki witaminy D są często obserwowane u pacjentów z chorobą Cushinga, dlatego suplementacja witaminy D może pomóc w utrzymaniu prawidłowego poziomu tej witaminy we krwi.
- Magnez: Magnez odgrywa istotną rolę w regulacji poziomu kortyzolu w organizmie, dlatego suplementy magnezu mogą być pomocne dla pacjentów z chorobą Cushinga.
- Próbka szafranu: Badania sugerują, że szafran może pomóc w regulacji poziomu kortyzolu i poprawie objawów depresji u pacjentów z chorobą Cushinga.
Ważne jest, aby przed zastosowaniem jakichkolwiek metod naturalnych lub suplementów diety w leczeniu choroby Cushinga skonsultować się z lekarzem, aby uniknąć ewentualnych interakcji leków oraz zapewnić skuteczność i bezpieczeństwo terapii.
XII. Powikłania choroby Cushinga
A. Powikłania metaboliczne
Choroba Cushinga może prowadzić do licznych powikłań metabolicznych, w tym:
- Otyłość: Nadmierna produkcja kortyzolu może prowadzić do odkładania tkanki tłuszczowej, szczególnie w okolicy brzucha, pleców oraz twarzy.
- Insulinooporność: Nadmiar kortyzolu może wpływać na insulinooporność, co z kolei może prowadzić do podwyższonego poziomu glukozy we krwi i wystąpienia cukrzycy typu 2.
- Hipertensja: Wysoki poziom kortyzolu może powodować zwiększenie ciśnienia krwi, co z kolei zwiększa ryzyko wystąpienia chorób sercowo-naczyniowych.
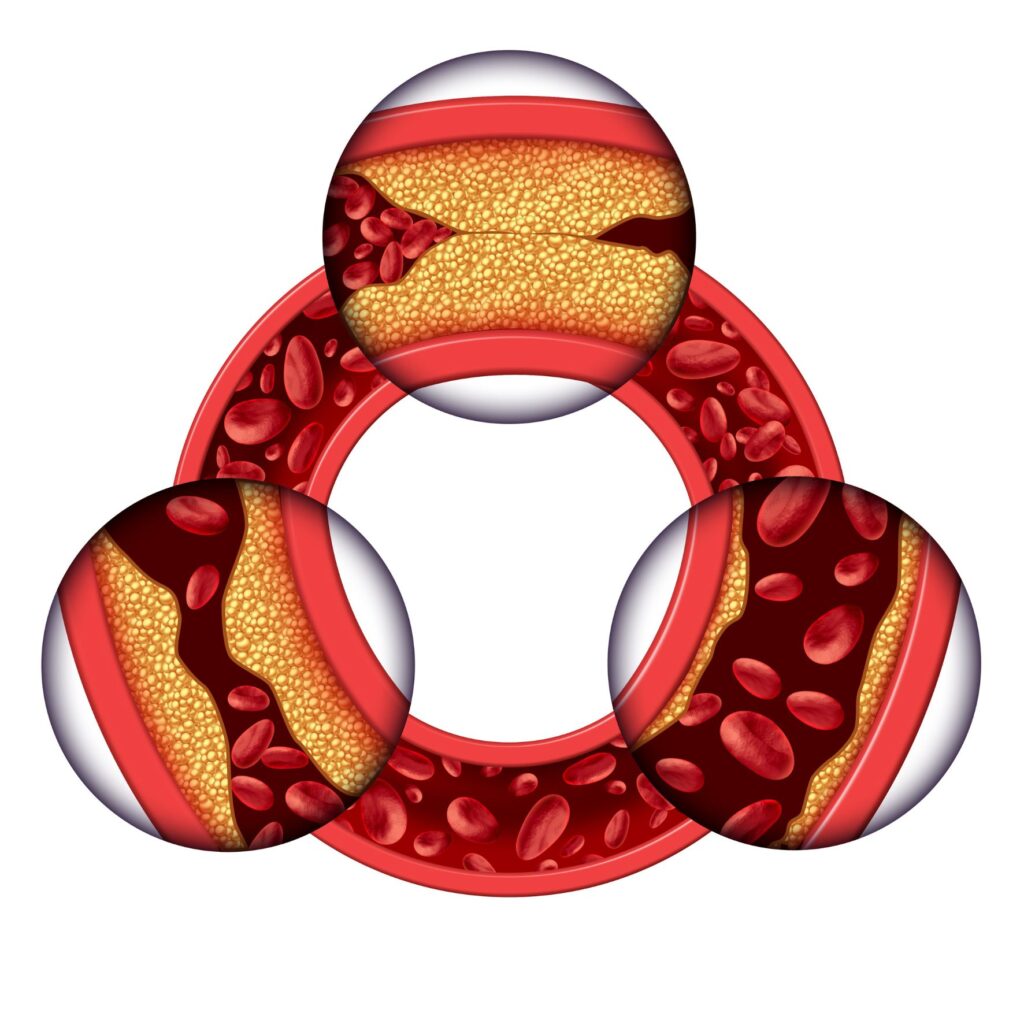
B. Powikłania sercowo-naczyniowe
Choroba Cushinga może zwiększać ryzyko wystąpienia powikłań sercowo-naczyniowych, takich jak:
- Choroba wieńcowa: Nadmiar kortyzolu może przyczyniać się do odkładania się tłuszczu w naczyniach krwionośnych, zwiększając ryzyko choroby wieńcowej i zawału serca.
- Nadciśnienie tętnicze: Wysoki poziom kortyzolu może wpływać na regulację ciśnienia krwi, prowadząc do rozwoju nadciśnienia.
C. Powikłania psychiczne
Choroba Cushinga może również prowadzić do powikłań psychicznych, takich jak:
- Depresja i lęk: Zmiany hormonalne oraz obciążenie psychiczne związane z chorobą mogą prowadzić do wystąpienia depresji i/lub lęku u pacjentów z chorobą Cushinga.
- Zmiany nastroju: Osoby z chorobą Cushinga mogą doświadczać wahania nastroju, drażliwości, zmęczenia oraz trudności w koncentracji.
Wszystkie powikłania choroby Cushinga wymagają regularnego monitorowania oraz leczenia, aby zmniejszyć ryzyko wystąpienia poważnych komplikacji zdrowotnych. Dlatego też regularna opieka medyczna i ścisła kontrola objawów są kluczowe dla pacjentów z tym schorzeniem.
XIII. Długoterminowe zarządzanie chorobą Cushinga
A. Regularne kontrole lekarskie
Osoby z chorobą Cushinga powinny być regularnie kontrolowane przez lekarza specjalistę, takiego jak endokrynolog, aby śledzić postępy choroby i monitorować skuteczność leczenia. Wizyty powinny być skonsultowane w miarę potrzeby, abyśmy mogli wprowadzać zmiany leczenia i dostosować dawkowanie leków.
B. Monitorowanie poziomu kortyzolu
Kontrolowanie poziomu kortyzolu jest kluczowe dla zarządzania chorobą Cushinga. Można to zrobić poprzez testy laboratoryjne, takie jak testy dexametazonowe, które pomagają śledzić zmiany poziomu kortyzolu we krwi. Dzięki tym testom lekarz może monitorować, czy leczenie daje odpowiednie efekty, a także ustalić dawkowanie leków.
C. Rehabilitacja i wsparcie psychologiczne
Choroba Cushinga może prowadzić do poważnych zaburzeń emocjonalnych, takich jak depresja czy lęki, oraz do zaburzeń poznawczych, takich jak trudności w koncentracji. Dlatego ważne jest, aby pacjent miał dostęp do odpowiedniej opieki i wsparcia psychologicznego, które obejmuje terapię poznawczo-behawioralną, psychoterapię, czy grupowe programy wsparcia. Rehabilitacja fizyczna również może być pomocna dla osób z chorobą Cushinga, ponieważ regularna aktywność fizyczna i fizjoterapia mogą pomóc w zmniejszeniu bólu i zwiększeniu funkcjonalności.
Podsumowując, regulacja choroby Cushinga jest bardzo ważna dla zapewnienia dobrego zdrowia i jakości życia pacjenta. Skuteczne zarządzanie chorobą Cushinga wymaga regularnej kontroli lekarskiej, monitorowania poziomu kortyzolu oraz opieki i wsparcia psychologicznego dla pacjenta.
XIV. Wpływ na codzienne życie
A. Adaptacja do choroby
Choroba Cushinga może znacząco wpływać na codzienne życie pacjenta. Dlatego ważne jest, aby osoba z tą chorobą nauczyła się dostosowywać do nowej rzeczywistości i znaleźć strategie radzenia sobie. Mogą to obejmować:
- Edukacja: Pacjent powinien być dobrze poinformowany na temat choroby Cushinga, jej objawów, leczenia i możliwych powikłań. Może to pomóc mu lepiej zrozumieć swoje własne ciało i jak efektywnie zarządzać chorobą.
- Planowanie: Ważne jest zaplanowanie codziennych czynności i obowiązków z uwzględnieniem ograniczeń wynikających z choroby Cushinga. Pacjent może na przykład musieć uwzględnić czas na odpoczynek i samoopiekę w planie dnia.
- Akceptacja: Pacjent musi zaakceptować swoje ograniczenia wynikające z choroby Cushinga i nauczyć się z nimi żyć. To może wymagać dostosowania oczekiwań, zmiany stylu życia i zapewnienia sobie wsparcia emocjonalnego.
B. Zarządzanie objawami
Ważne jest, aby pacjent z chorobą Cushinga potrafił skutecznie zarządzać objawami, które mogą wpływać na jego codzienne funkcjonowanie. Niektóre strategie zarządzania objawami mogą zawierać:
- Leki: Pacjent będzie musiał regularnie przyjmować leki zalecone przez lekarza w celu kontrolowania poziomu kortyzolu i redukcji objawów. Ważne jest, aby przestrzegać zaleceń dotyczących dawkowania i regularnie konsultować się z lekarzem.
- Zdrowy styl życia: Osoby z chorobą Cushinga mogą skorzystać z prowadzenia zdrowego stylu życia, takiego jak zdrowa dieta, regularna aktywność fizyczna i odpowiedni odpoczynek. Te działania mogą pomóc w utrzymaniu ogólnego dobrego samopoczucia i zmniejszeniu objawów choroby.
- Samoopieka: Pacjent powinien być świadom swojego ciała i objawów, które mogą wskazywać na nasilenie choroby. Warto prowadzić dziennik objawów i zwracać uwagę na wszelkie niepokojące zmiany. Jeśli wystąpią jakiekolwiek obawy, pacjent powinien skonsultować się z lekarzem.
Wpływ choroby Cushinga na codzienne życie pacjenta może być znaczący, ale dzięki adaptacji i skutecznemu zarządzaniu objawami możliwe jest prowadzenie bogatego i pełnego życia. Ważne jest, aby pacjent nieustannie współpracował z lekarzem i poszukiwał wsparcia, aby zminimalizować wpływ choroby na jakość życia.
XV. Wsparcie społeczne
A. Grupy wsparcia
Osoby dotknięte chorobą Cushinga mogą skorzystać z udziału w grupach wsparcia skupionych na tej konkretnej jednostce chorobowej. W tego rodzaju grupach pacjenci mogą dzielić się swoimi doświadczeniami, obawami i sukcesami z innymi, którzy również zmierzają z tą chorobą. Udzielanie i otrzymywanie wsparcia od osób, które rozumieją unikalne wyzwania związane z chorobą Cushinga, może okazać się bardzo pomocne dla pacjentów.
Grupy wsparcia mogą zapewniać również dostęp do informacji na temat najnowszych postępów w leczeniu i zarządzaniu chorobą Cushinga, a także oferować emocjonalne wsparcie w trudnych momentach. Dla wielu osób uczestniczenie w grupie wsparcia może być bardzo budujące i pomóc im lepiej radzić sobie z chorobą.
B. Rola rodziny i przyjaciół
Rodzina i przyjaciele odgrywają istotną rolę w życiu pacjenta z chorobą Cushinga. Wsparcie emocjonalne, zrozumienie i pomoc w codziennych czynnościach mogą znacząco wpłynąć na samopoczucie i jakość życia osoby dotkniętej chorobą.
Rodzina i przyjaciele mogą wspierać pacjenta poprzez udzielanie wsparcia emocjonalnego, szczerych rozmów i słuchania, co może pomóc w radzeniu sobie z trudnościami związanymi z chorobą. Oprócz tego, pomoc w organizacji życia codziennego, takiej jak zakupy, gotowanie czy załatwianie codziennych obowiązków, także może okazać się niezwykle pomocna.
Wspierająca i zrozumiała otoczka społeczna może znacząco wpłynąć na zdolność pacjenta do radzenia sobie z chorobą Cushinga. Dlatego ważne jest, aby pacjent otaczał się ludźmi, którzy są gotowi go wesprzeć i pomóc, gdy tego potrzebuje.
XVI. Aktualne badania naukowe
A. Nowe terapie
Obecnie prowadzone są intensywne badania naukowe w celu opracowania nowych terapii dla choroby Cushinga. Wśród obiecujących kierunków badań znalazły się metody leczenia, które mogą dostarczyć skuteczniejsze, bardziej bezpieczne i mniej inwazyjne sposoby radzenia sobie z chorobą.
Jednym z obiecujących podejść jest rozwój terapii celowanych, które mogą precyzyjnie blokować szlaki sygnałowe odpowiedzialne za nadprodukcję kortyzolu, minimizując jednocześnie skutki uboczne związane z tradycyjnymi metodami leczenia. Badania nad terapiami celowanymi są coraz częściej omawiane w publikacjach naukowych i konferencjach medycznych, dając nadzieję na lepsze leczenie choroby Cushinga w przyszłości.
Ponadto, prowadzone są także badania nad zastosowaniem nowych leków, jak również terapii hormonalnych i alternatywnych, które mogą okazać się skuteczne w łagodzeniu objawów i zmniejszaniu nadmiernego poziomu kortyzolu u pacjentów z chorobą Cushinga.
B. Badania genetyczne
Badania genetyczne odgrywają istotną rolę w zrozumieniu mechanizmów choroby Cushinga, w tym jej podłoża genetycznego. Coraz więcej badań koncentruje się na identyfikacji genów i mutacji genetycznych związanych z chorobą, co może prowadzić do lepszego zrozumienia patogenezy tej jednostki chorobowej.
Badania genetyczne pozwalają identyfikować pacjentów z chorobą Cushinga spowodowaną mutacjami genów predysponujących do nadmiernego wydzielania kortyzolu. Dzięki temu możliwe jest lepsze dostosowanie leczenia do indywidualnych potrzeb pacjenta oraz rozwijanie bardziej precyzyjnych i skutecznych terapii.
Dążenie do lepszego zrozumienia genetycznych podstaw choroby Cushinga ma na celu nie tylko udoskonalenie diagnostyki i leczenia, ale także rozwój terapii genetycznych, które mogą stanowić innowacyjne podejście do zwalczania tej choroby. Możliwe, że w przyszłości badania genetyczne będą kluczowym elementem personalizowanej opieki medycznej dla pacjentów z chorobą Cushinga.
XVII. Przyszłość leczenia
A. Innowacyjne podejścia
Przyszłość leczenia choroby Cushinga może być zdominowana przez rozwijanie innowacyjnych podejść terapeutycznych. Intensywne badania naukowe prowadzone obecnie wskazują na obiecujące kierunki rozwoju nowych metod leczenia, które mają potencjał poprawić skuteczność i bezpieczeństwo terapii.
Jednym z innowacyjnych podejść może być zastosowanie terapii genetycznych, które mają na celu korygowanie defektów genetycznych odpowiedzialnych za nadmierną produkcję kortyzolu. Opracowanie skutecznych terapii genetycznych może otworzyć nowe możliwości leczenia, zwłaszcza u pacjentów cierpiących na chorobę Cushinga spowodowaną mutacjami genów predysponujących do tego schorzenia.
Ponadto, terapie celowane, których celem jest precyzyjne blokowanie szlaków sygnałowych odpowiedzialnych za nadprodukcję kortyzolu, także mogą wprowadzić znaczące innowacje w leczeniu choroby Cushinga. Dalszy rozwój badań nad terapiami celowanymi może prowadzić do odkrycia skuteczniejszych i bezpieczniejszych metod leczenia.
B. Personalizacja terapii
Przyszłość leczenia choroby Cushinga może być związana z rosnącym znaczeniem personalizacji terapii. Dążenie do lepszego zrozumienia indywidualnych cech pacjentów i specyfiki ich choroby może prowadzić do opracowania bardziej precyzyjnych i skutecznych terapii.
Personalizacja terapii może obejmować zastosowanie leków i terapii hormonalnych odpowiadających indywidualnym potrzebom każdego pacjenta, co ma na celu maksymalizację korzyści terapeutycznych i minimalizację skutków ubocznych. Badania genetyczne mogą również umożliwić identyfikację genetycznych czynników predysponujących do choroby Cushinga, co pozwoli na dostosowanie terapii do konkretnych uwarunkowań genetycznych pacjenta.
Personalizacja terapii choroby Cushinga może otworzyć nowe perspektywy w leczeniu, prowadząc do znacznego poprawy efektywności terapeutycznej i jakości życia pacjentów. Dążenie do indywidualizacji leczenia może stać się istotnym elementem przyszłej opieki medycznej nad pacjentami cierpiącymi na chorobę Cushinga.
XVIII. Podsumowanie
A. Podsumowanie kluczowych informacji
Choroba Cushinga to rzadka, ale poważna choroba endokrynologiczna, charakteryzująca się nadmierną produkcją kortyzolu przez nadnercza. Objawy choroby mogą być różnorodne i obejmować m.in. otyłość centralną, nadciśnienie tętnicze, cukrzycę, zanik mięśni, łatwość siniaczenia, jak również zaburzenia psychiczne. Do najczęstszych przyczyn tej choroby należą guzy przysadki mózgowej lub nadnerczy, a także długotrwałe stosowanie kortykosteroidów.
B. Najważniejsze aspekty choroby Cushinga
Jednym z kluczowych aspektów choroby Cushinga jest jej wpływ na metabolizm, układ odpornościowy oraz funkcjonowanie psychospołeczne pacjentów. Nadmierny poziom kortyzolu może prowadzić do licznych powikłań, takich jak osteoporoza, zwiększone ryzyko infekcji czy zaburzenia nastroju. Ponadto, choroba Cushinga może negatywnie oddziaływać na jakość życia pacjentów, dlatego istotne jest kompleksowe podejście do leczenia, uwzględniające zarówno aspekty fizyczne, jak i psychiczne.
C. Znaczenie wczesnej diagnozy i leczenia
Wczesna diagnoza oraz odpowiednie leczenie choroby Cushinga odgrywają kluczową rolę w zapobieganiu powikłaniom oraz poprawie jakości życia pacjentów. Ze względu na różnorodność objawów i związaną z nimi trudność w diagnozie, istotne jest skrupulatne monitorowanie pacjentów z podejrzeniem tej choroby. Wczesne rozpoznanie oraz skuteczne leczenie umożliwiają minimalizację skutków ubocznych nadmiernego kortyzolu oraz redukcję ryzyka powikłań, co może znacząco poprawić rokowanie i jakość życia pacjentów z chorobą Cushinga.
XIX. Najczęściej Zadawane Pytania (FAQ)
A. Czy choroba Cushinga jest dziedziczna?
W większości przypadków choroba Cushinga nie jest dziedziczna. Choroba ta może być spowodowana przez guzy hormonalne lub długotrwałe stosowanie kortykosteroidów i nie ma związku z uwarunkowaniami genetycznymi. Jednak w rzadkich przypadkach choroba Cushinga może być dziedziczna, zwłaszcza w przypadku mutacji genów predysponujących do tej choroby.
B. Jakie są długoterminowe rokowania dla pacjentów?
Długoterminowe rokowania dla pacjentów z chorobą Cushinga zależą od wielu czynników, takich jak przyczyna choroby, wiek pacjenta, stopień zaawansowania choroby oraz skuteczność leczenia. Niemniej jednak, pacjenci z chorobą Cushinga często doświadczają powikłań zdrowotnych, takich jak problemy metaboliczne, osteoporoza, nadciśnienie tętnicze i zaburzenia psychiczne. Wczesne rozpoznanie i skuteczne leczenie mogą pomóc w minimalizacji skutków ubocznych choroby i poprawić długoterminowe rokowania.
C. Czy można całkowicie wyleczyć chorobę Cushinga?
W większości przypadków choroba Cushinga jest chorobą przewlekłą i nie można jej całkowicie wyleczyć. Niemniej jednak, choroba ta może być kontrolowana poprzez leczenie, które ma na celu zmniejszenie produkcji kortyzolu lub blokowanie jego działania. Skuteczne leczenie może pomóc w kontrolowaniu objawów choroby i minimalizacji skutków ubocznych.
D. Jakie są skutki uboczne leczenia?
Skutki uboczne leczenia choroby Cushinga zależą od metody leczenia. W przypadku farmakoterapii mogą wystąpić objawy takie jak bóle głowy, bóle brzucha, wymioty, zaburzenia trawienne, a także zwiększone ryzyko infekcji lub osteoporozy. W przypadku operacyjnego usuwania guzów hormonalnych mogą wystąpić powikłania związane z narkozą lub zabiegiem operacyjnym. Pacjenci powinni omówić potencjalne skutki uboczne z lekarzem przed podjęciem decyzji o leczeniu.
E. Jakie kroki podjąć w przypadku podejrzenia choroby Cushinga?
Jeśli podejrzewasz u siebie objawy choroby Cushinga, powinieneś udać się do lekarza. Lekarz przeprowadzi dokładne badanie, w tym badanie krwi w celu oceny poziomu kortyzolu oraz badanie obrazowe, takie jak MRI, w celu wykrycia guza hormonalnego. Na podstawie wyników badań lekarz może zlecić dalsze testy i zalecić odpowiednie leczenie. Wczesne rozpoznanie i leczenie choroby Cushinga są kluczowe w minimalizacji skutków ubocznych i poprawie rokowania.